RESEARCH ARTICLE
Doi: 10.5578/tt.26564
Tuberk Toraks 2016;64(2):00-00

T?rkiye'de birinci basamak hekimlerinde astım ve KOAH farkındalığının değerlendirilmesi
Refika ERSU1, G?lbin BİNG?L KARAKO?2, F?sun YILDIZ3, Nurdan K?KT?RK4, Dilşad MUNGAN5, Banu EKİNCİ6,
Bilun GEMİCİOĞLU7, Ayşe Arzu YORGANCIOĞLU8
1 Marmara ?niversitesi Tıp Fak?ltesi, ?ocuk G?ğ?s Hastalıkları Bilim Dalı, Ankara, T?rkiye
1 Division of Pediatric Chest Diseases, Faculty of Medicine, Marmara University, Istanbul, Turkey
2 ?ukurova ?niversitesi Tıp Fak?ltesi, ?ocuk Allerji ve İmm?noloji Bilim Dalı, Adana, T?rkiye
2 Division of Pediatric Allergy and Immunology, Faculty of Medicine, Cukurova University, Adana, Turkey
3 Kocaeli ?niversitesi Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, Kocaeli, T?rkiye
3 Department of Chest Diseases, Faculty of Medicine, Kocaeli University, Kocaeli, Turkey
4 Gazi ?niversitesi Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, Ankara, T?rkiye
4 Department of Chest Diseases, Faculty of Medicine, Gazi University, Ankara, Turkey
5 Ankara ?niversitesi Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, Ankara, T?rkiye
5 Department of Chest Diseases, Faculty of Medicine, Ankara University, Ankara, Turkey
6 T?rkiye Halk Sağlığı Kurumu, Kronik Hastalıklar B?l?m?, Ankara, T?rkiye
6 Division of Chronic Diseases, Public Health Agency of Turkey, Ankara, Turkey
7 İstanbul ?niversitesi Cerrahpaşa Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, İstanbul, T?rkiye?
7 Department of Chest Diseases, Faculty of Cerrahpasa Medicine, Istanbul University, Istanbul, Turkey
8 Celal Bayar ?niversitesi Tıp Fak?ltesi, G?ğ?s Hastalıkları Anabilim Dalı, Manisa, T?rkiye
8 Department of Chest Diseases, Faculty of Medicine, Celal Bayar University, Manisa Turkey
?ZET
T?rkiye'de birinci basamak hekimlerinde astım ve KOAH farkındalığının değerlendirilmesi
Giriş: Kronik solunum yolu hastalıkları t?m d?nyada ve ?lkemizde ?nemli bir mortalite ve morbidite nedenidir. Ancak bu hastalıkların risk fakt?rleri, bulguları, tanı ve tedavisi konusunda hasta ve hasta yakınları gibi sağlık ?alışanlarının da bilgilerinin yeterli olmadığı d?ş?n?lmektedir. Bu ?alışmada Kronik Hava Yolu Hastalıklarını ?nleme Kontrol Programı ?er?evesinde birinci basamak hekimlerinde astım ve kronik obstr?ktif akciğer hastalığı (KOAH) farkındalığı ile ilgili bilgilerin değerlendirilmesi ama?lanmıştır.
Materyal ve Metod: ?alışmaya T?rkiye Cumhuriyeti Sağlık Bakanlığına bağlı birinci basamakta hizmet g?ren 680 hekim alındı. ?rneklem se?imi T?rkiye İstatistik Kurumu tarafından belirlendi. Hazırlanan anket soruları hekimler tarafından bilgisayar ?zerinden yanıtlandı.
Bulgular: Astımın fizyolojik ve patolojik bulguları sorulduğunda hekimlerin yaklaşık %84'? hava yolu obstr?ksiyonu bulguları olduğunu belirttiler. Klinik bulgu olarak en sık g?ğ?ste sıkışma hissi (%78.8) bildirilirken, fizik muayene bulgusu olarak en ?ok inspiratuar ronk?s belirtildi (%42.3). Astım tanısı ve ağırlığının saptanmasında hekimlerin %49.8'i solunum fonksiyon testlerinde bozulma ve? %24.2 fizik muayene bulgularının ?nemli olduğunu d?ş?nmekteydi. Tedavi soruları incelendiğinde %87.6?sı inhaler tedavinin kullanılması gerektiğini bildirdi. KOAH tanımına; bronşektazi + kronik bronşit; %9.1, kronik bronşit + amfizem; %61.6, kronik bronşit + astım; %22.2, astım +?? amfizem; %7.1 yanıtı alındı. Sigaranın risk fakt?r? olmadığını %1.2 hekim d?ş?nmekteydi. Tanı i?in %83 oranında solunum fonksiyon testleri ?nerildi. Astım-KOAH ayırıcı tanısına hekimlerin b?y?k bir kısmı doğru yanıt verdi. KOAH tedavisinde ilk se?ilecek ila? olarak %72.5 oranında bronkodilatat?r yanıtı alındı.
Sonu?: Sonu? olarak bu ?alışmaya g?re ?lkemizde ?nemli mortalite ve morbidite nedeni olan, iş g?c? ve ekonomik kayıplara yol a?an astım ve KOAH konusunda aile hekimlerinin bilgileri yeterli değildir.? İş g?c? ve ekonomik kayıplara da yol a?an bu hastalıklar ile ilgili sağlık personelinin eğitilmesi, tedavi başarı oranlarının artırılması a?ısından ?nemlidir.
Anahtar kelimeler: KOAH, astım, hekim farkındalık
SUMMARY
Evaluation of asthma and COPD awareness in primary care doctors in Turkey
Introduction: Chronic pulmonary diseases cause significant morbidity and mortality. However awareness about the risk factors, symptoms, diagnosis and traetment of these disorders is low among patients and health care providers. Our aim was to evaluate the awareness of asthma and chronic obstructive pulmonary disease among primary care doctors. This study was performed by the national Global Alliance Against Chronic Respiratory Diseases programme.
Material and Methods: Primary care doctors employed by the Ministry of Healthy were included to the study. Turkish Statistical Institute randomly selected 680 doctors. Questionnaires evaluating the awareness of asthma and COPD which were developed by the Turkish Thoracic Society COPD and asthma assemblies were completed online by these doctors .
Results: 84% of the doctors described asthma as airway obstruction. Dyspnea was reported as the most common symptom of asthma (78.8%) and inspiratory rhonci was reported as the most common physical exam finding (42.3%). Around 50% of doctors thought impairment of pulmonary function tests (PFT) was important for diagnosis and evaluation of severity of asthma while 24.2% thought physical exam was more important. When treatment options were evaluated 87.6% chose inhaled treatment for asthma.? COPD was described as bronchiectasis and chronic bronchitis by 9.1%, chronic bronchitis and emphysema by 61.6%, chronic bronchitis and asthma by 22.2% and asthma and emphysema by 7.1%. 1.2% of the doctors did not consider cigarette smoking as a risk factor for COPD. PFT was recommended for diagnosis by 83%. Most correctly differentiated asthma and COPD. Bronchodilators were the first choice for COPD by 72.5%.
Conclusion: Awareness is low for asthma and COPD among primary care doctors. Awareness should be raised among health care professionals for these diseases with high economical burden to improve outcome.
Key words: COPD, asthma, awareness
GİRİŞ
Kronik hastalıklar, t?m d?nyada ve ?lkemizde ?nemli bir mortalite ve morbidite nedenidir. Son yıllarda yapılan ?alışmalarda T?rkiye'de tahmin edilmiş olan toplam 430.459 ?l?m?n 305.467 (%71)'si kronik hastalıklar nedeniyledir. Solunum sistemi hastalıklarından ?l?m sayısı ise 34.211 (%7.9)'dir. Kronik solunum hastalıklarının b?y?k ?oğunluğunu (%65)? kronik hava yolu hastalıkları [astım, kronik obstr?ktif akciğer hastalığı (KOAH)] oluşturmaktadır. Ancak kronik hava yolu hastalıklarının risk fakt?rleri, bulguları, tanı ve tedavisi konusunda hasta, hasta yakınları ve sağlık ?alışanlarının bilgilerinin yeterli olmadığı d?ş?n?lmektedir. Bu nedenle de bu hastalıklar yeterince teşhis ve tedavi edilememekte ve koruyucu ?nlemler yeterince uygulanamamaktadır. Sonu? olarak da bu hastalıklar morbidite ve mortalitenin en ?nemli nedenleri arasında yer almakta ve ?ok ciddi toplumsal ve ekonomik y?k oluşturmaktadır (1,2,3).
D?nya Sağlık ?rg?t? (DS?), kronik hastalıkların ?nlenmesi ve kontrol? i?in acil eylem ?ağrısında bulunmuş ve bu ama?la kronik solunum hastalıklarına karşı k?resel birlik "Global Alliance Against Chronic Respiratory Diseases (GARD)" kurulmuştur. 2005 yılında GARD ?yesi olan T?rk Toraks Derneği (TTD) tarafından ?lkemizde GARD uygulamalarının başlatılması i?in 58 paydaş ile birlikte 2007 yılında ilk genel kurul yapılmış, 2008 yılında ise 2009-2013 yıllarını kapsayan "T?rkiye Kronik Hava Yolu Hastalıklarını ?nleme ve Kontrol Programı-Eylem Planı" oluşturulmasına karar verilmiştir (4). Bu eylem planının hazırlanarak uygulamaya ge?irilmesiyle kronik hava yolu hastalıklarına (Astım ve KOAH) bağlı morbidite, mortalitenin ve beraberinde getirdiği ekonomik y?k?n azaltılması hedeflenmektedir. (http://www.who.int/gard/countries/Turkey/en/). Kontrol programının uygulanmasıyla 10 yıl sonra hastalıklarla ilgili farkındalığın artırılması da ana hedeflerden biridir (www.gard.org.tr).
Bu ?alışmada Kronik Hava Yolu Hastalıklarını ?nleme Kontrol Programı ve Eylem Planının "programın kamuoyuna benimsetilip, savunulması" hedefi kapsamında, birinci basamak hekimlerinde astım ve KOAH farkındalık d?zeyinin belirlenmesi ama?lanmıştır. Bu araştırma sonrasında y?z y?ze ve sanal olarak planlanan zorunlu alınması gereken eğitimlerin ?oğu verilmiş olup tamamlanması sonrasında aynı sorular tekrar rastgele birinci basamak hekimlerine uygulanarak eğitimin etkinliği değerlendirilecektir.
MATERYAL ve METOD
T?rkiye Cumhuriyeti Sağlık Bakanlığına bağlı birinci basamakta 2010 yılında hizmet g?ren 108.976.049 hekimden, 680 hekim ?alışmaya alındı. ?rneklem se?imi T?rkiye İstatistik Kurumu (T?İK) tarafından rasgele ?rnekleme ile belirlendi. TTD'nin astım ve KOAH ?alışma grupları tarafından hazırlanan anket soruları hekimler tarafından bilgisayar ?zerinden yanıtlandı. Hekimlere verilecek y?z y?ze ve sanal eğitimler ?ncesinde durumun değerlendirilmesi amacıyla ?alışma y?r?t?ld?. TTD'nin astım ve KOAH ?alışma grupları tarafından hazırlanan anket soruları Ek-1 ve Ek-2?de belirtilmiştir.
?alışmanın anketlerinin istatistiksel analizi SPSS programında yapılmış olup, analizler T?rkiye D?nya Sağlık ?rg?t? (DS?) bilgisinde T?İK tarafından ger?ekleştirildi. Anket sorularına verilen yanıtların cinsiyete g?re y?zde dağılımları verildi.
BULGULAR
Demografik ?zellikler
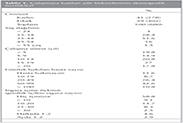
?alışmaya 680 hekim katıldı. Hekimlerin 402 (%59)'si erkek ve 278 (%41)'i kadındı. ?alışmaya katılan hekimler yaş gruplarına g?re değerlendirildiklerinde %3'? 24 yaşın altında, %28.4'? 25-34 yaş arasında, %51.6'sı 35-44 yaş arasında, %16'sı 45-54 yaş arasında, %3.5'i ise 55 yaşın ?zerinde idi. ?alışma s?releri değerlendirildiğinde; hekimlerin %19.8'i < 5 yıl, %14.9'u 5-9 yıl, %20.8'i 10-14 yıl, %27'si 15-20 yıl, %17.8'i > 20 yıldır hekimlik mesleğini yapıyordu. Hekimlerin %42'si g?nde 55-99 hasta, %26.4'? 20-49 hasta ve %10.9'u g?nde >100 hasta g?r?yordu. Hekimlerin sigara i?me alışkanlıkları da sorgulandı. Katılımcıların demografik ?zellikleri Tablo 1'de g?sterilmiştir.
Astım Farkındalık Soruları
Astımın fizyolojik bulguları sorulduğunda hekimlerin %83.9'u hava yolu obstr?ksiyonunun astım bulgusu olduğunu olduğunu doğru olarak belirttiler. %84.9'u patolojik olarak hava yolu obstr?ksiyonu bulgularının doğru yanıt olduğunu bildirdiler. Astımın sıklığı ile ilgili olarak doğru cevap %2-6 olduğunu bilen oranı %27.3't?. Klinik bulgu olarak en sık g?ğ?ste sıkışma hissi (%78.8) doğru olarak bildirilirken, fizik muayene bulgusu olarak en ?ok inspiratuar ronk?s?n yanlış olarak işaretlendiği g?zlendi (%42.3). Hekimlerin %31.0'ı fizik muayene bulgularının normal olabileceği doğru yanıtını verdi. "Astım atak varlığı ve ciddiyetinin en objektif g?stergesi hangisidir?" sorusuna %49.8'i solunum fonksiyon testlerinde bozulma yanıtını doğru olarak verirken, %24.2'si fizik muayene yanıtını verdi (Tablo 2).
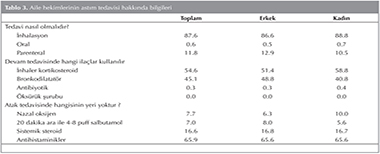
Tedavi soruları incelendiğinde hekimlerin %87.6'sı astım hastalığı i?in inhaler tedavinin kullanılması gerektiğini doğru olarak bildirdi. Devam tedavisi i?in %54.6'sı doğru olarak inhaler kortikosteroid, %45.1'i bronkodilatat?r kullanımı yanıtını verdi. Atak tedavisinde %7.7'si nazal oksijen, %16.6'sı sistemik steroid, %65.9'u doğru olarak antihistaminiklerin yeri olmadığını bildirdi (Tablo 3).
KOAH Farkındalık Soruları
Hekimlere KOAH tanımı sorulduğunda, %61.6'sı kronik bronşit ve amfizem olarak doğru yanıt verdiği g?r?l?rken; %22.2'si kronik bronşit ve astım; %9.1'i bronşektazi ve kronik bronşit; %7.1'i astım ve amfizem olarak tanımladı. KOAH i?in risk oluşturmayan fakt?rler sorgulandığında ilgin? olarak hekimlerin %1.2'si sigaranın KOAH i?in risk fakt?r? olmadığı yanıtını verdi. Doğru cevap B12 eksikliği de %79.2 ile en sık olarak yanıtlandı. En nadir komorbiditeler sorgulandığında %29'u osteoporoz, %16.5'i doğru cevap olan periferik n?ropati yanıtını verdi. Tanı i?in en sık ?nerilen y?ntem doğru olarak solunum fonksiyon testleri idi (%83). Fizik muayene bulgularına y?nelik sorularda hekimlerin %45.6'sı doğru olarak ronk?s, %18.4'? ral yanıtını verirken %26.3'? belirtilen t?m bulguların olabileceğini (normal olabilir, ral, ronk?s, frotman) bildirdi.
"Astım-KOAH ayırıcı tanısında hangisi doğrudur?" sorusuna; "Astım genelde > 40 yaş başlar"? yanıtı %1.9, doğru olan "KOAH'ta sigara i?me ?yk?s? > 10 paket/yıldır" yanıtı %67.1, "KOAH ilerleyici bir hastalıktır ancak solunum fonksiyon testleri normale d?nebilir" yanıtı; %17.7, "Astım sadece allerjene maruziyetle gelişir" yanıtı %13.3 idi.
KOAH tedavisinde ilk se?ilecek ila? olarak %72.5 oranında bronkodilatat?r yanıtı doğru cevap olarak alındı. KOAH atak bulgusu olarak %86.6 hekim ?ks?r?k, balgam ve dispnede artışın birlikte g?r?lebileceğini doğru olarak belirtti (Tablo 4).
TARTIŞMA
Bu ?alışmada birinci basamakta ?alışan aile hekimlerinin astım ve KOAH konusundaki bilgileri herhangi bir ?zel eğitim yapılmadan ?nce değerlendirilmiştir.
Astım, t?m yaş gruplarını etkileyen ve ?nemli sağlık problemlerine neden olabilen, kronik inflamatuvar bir hastalıktır (5). ?lkemizde astım prevalansının ?ocuklukta %5-10, erişkinde %2-6 arasında değiştiği g?r?lmektedir (6). Yine Sağlık İstatistikleri Yıllığı 2013 verilerine g?re astım hastaları t?m birinci basamak hekimlerine başvurunun %6.2'sini oluşturmaktadır.
Hekimlerin astım fizyoloji ve patolojisine verdikleri yanıtlar değerlendirildiğinde doğru oranın %85 ve ?zeri olduğu g?zlenmiştir.
Epidemiyoloji yanıtlarında astım sıklığını %24'? %9-11, %19.9'u %7-8, %27.3'? doğru olarak %2-6 bildirmişlerdir. Bu farklı yanıtların ?ocuk ve erişkindeki sıklığın ayrı ayrı sorulmamasından ve b?lgesel farklılıklardan kaynaklanmış olabilir d?ş?ncesindeyiz. Astımla ilgili risk fakt?rleri, klinik, fizik muayene, tanı ve tedavi sorularına da hekimlerin yarısından ?oğunun doğru yanıt verdiği g?zlemlenmiştir. Ancak y?ksek p?r?lan balgam oranları hastaların infeksiyon atakları d?neminde daha ?ok başvurmuş olabileceği fikrini yaratmıştır. Hekimlerin yanlış işaretleri en y?ksek oranda saptanan inspiratuar ronk?s? fizik muayene bulgusunun ekspiratuar ronk?s sanılarak yanlış işaretlenmiş olması m?mk?n olabilir. Ancak yine de konuya dikkat edilmesi gereğini g?stermektedir. Halen yanlış cevapların varlığı ve doğru oranlarının %90 ?zerine ?ıkamaması yine de eğitim gerekliliğini ortaya koymaktadır.
Birinci basamak hekimlerinin astımla ilgili bilgilerini ?l?en ?alışmalar sınırlıdır. Bu ?alışmaların biri yakın komşumuz Girit'te yapılmıştır (7). Aile hekimlerinin astımla ilgili kurs ?ncesi ve sonrası bilgi d?zeyleri değerlendirilmiş ve ?zellikle astım tanısı ve tedavisi konusunda bilgilerinin yeterli olmadığı g?zlenmiştir. Yapılan eğitim sonrasında bu bilgilerde belirgin iyileşme olduğu g?r?lm?şt?r. Kanada'da yapılan yeni bir ?alışmada ise aile hekimlerinin bilgilerinin ?zellikle astım kontrol kavramı, yazılı eylem planı verme, spirometre kullanımının gerekliliği, uzmana y?nlendirme zamanı ve astım eğitimi konusunda yeterli olmadığı saptanmıştır (8). Hekim farkındalığını ?l?en standart anketler olmamakla beraber ?alışmalarda araştırmacıların geliştirdiği anketler mevcuttur. İyi eğitim programları ile astım tanı ve tedavisinde yaşanan bu sorunların giderilebileceği, hastaya verilen hizmet kalitesinin artırılabileceği vurgulanmaktadır. Astım tedavisinde eğitim programları, hekimin astım bilgi d?zeyini geliştirir ve dolayısıyla hastanın erken ve doğru tanı almasını sağlar ve tedaviye uyumunu artırır (9).
KOAH; başta sigara olmak ?zere ?eşitli gaz ve partik?llerin k???k hava yollarında meydana getirdiği kronik inflamasyon ve hasar sonucu? tam olarak geri d?n?ş?ml? olmayan hava akımı kısıtlanması ile karakterize, ?nlenebilir ve tedavi edilebilir bir hastalıktır (1). Buna rağmen, yeterince bilinmemekte, tanı konulamamakta ve tedavi edilmemektedir (10). DS? verilerine g?re KOAH, 2004 yılı ?l?mlerinde y?zde 5.1'lik payı ile d?rd?nc? sırada yer almakta, 2030 yılında ise y?zde 8.6'lık payla ???nc? sırada yer alması beklenmektedir (11).
?lkemizde 2000 yılında y?r?t?lm?ş olan Ulusal Hastalık Y?k? ?alışması?nda hastalık y?k? sıralamasında KOAH'ın y?zde 2.8 ile sekizinci sırada yer aldığı; astımın ise y?zde 1.3 ile kentsel alanda 14'?nc? sırada, kırsalda y?zde 1.1 ile dokuzuncu sırada yer aldığı saptanmıştır (12).
KOAH ve astım prevalansı konusunda ulusal d?zeydeki tek veri kaynağı 2000 yılında y?r?t?len Ulusal Hastalık Y?k? ?alışması'dır. Bu ?alışmada KOAH prevalansı y?zde 10.2 (erkeklerde y?zde 8.4, kadınlarda y?zde 11.9), astım prevalansı y?zde 3.8 (erkeklerde y?zde 3.1, kadınlarda y?zde 4.4) olarak saptanmıştır (13). Uluslararası KOAH prevalansı ?alışmalarından BOLD (Obstr?ktif Akciğer Hastalığı Y?k? ?alışması-Burden of Obstructive Lung Disease) ?alışmasının merkezlerinden biri olan Adana'da 2004 yılında elde edilen KOAH prevalansı ise 40 yaş ?st? yetişkinlerde sabit oran ?l??t? (FEV1/FVC < %70) ile %19.1 (erkeklerde %28.5 ve kadınlarda %10.3)'dir (14). Birinci basamak hekimleri Sağlık İstatistikleri Yıllığı 2013 verilerine g?re araştırmanın yapıldığı yılda g?rd?kleri hastaların %2.2'sini KOAH olarak bildirmişlerdir. Ayrıca kronik bronşit oranını da %8.7 olarak koymuşlardır.
Bu kadar ?nemli morbidite ve mortalite nedeni olan KOAH'a y?nelik hekimlere uygulanan sorularda herhangi bir ?zel eğitim y?ntemi uygulanmadan yapılan farkındalık anketinin yarısından ?oğunda doğru yanıtlar alınmıştır. KOAH tanımı i?in; bronşektazi ve kronik bronşit %9.1, kronik bronşit ve amfizem doğru yanıtı %61.6, kronik bronşit ve astım %22.2, astım ve amfizem %7.1 olarak bildirildi. Hekimlerin ilgin? olarak %1.2'si sigaranın risk fakt?r? olmadığını d?ş?nmekteydi. Bunun sorunun doğru okunmamasından da kaynaklanabileceği d?ş?n?lm?şt?r. Diğer sevindirici nokta hekimlerin %83.4 oranında solunum fonksiyon testleri uygulanmasının tanı i?in KOAH'ta gerektiği g?r?ş?nde olmalarıydı. Astım-KOAH ayırıcı tanısına y?nelik sorulara ?oğunluğun doğru yanıt verdiği g?zlendi.
?lkemizde hekimlerin KOAH ile ilgili bilgileri ?ok yetersiz olmamakla birlikte uygulama ve tutum ile ilgili bilgiler değerlendirilememiştir. Kanada'da aile hekimlerine y?nelik yapılan ?alışmada tanı i?in spirometre kullanımı, uzmana g?nderme ve tanı konusunda bilgilerin yeterli olmadığı g?zlenmiştir (8).? Amerika Birleşik Devletleri?nde ?? ayrı merkezin katıldığı bir ?alışmada ise aile hekimlerinin ancak %32'si spirometre kullanımını ?nermiş, %38 astım - KOAH ayrımının zor olduğunu ve %61'i ise KOAH'ın 60 yaş ?zerinde başladığını bildirmişledir (15,16). Uzakdoğulu doktorların katıldığı diğer bir araştırmada ise ?zellikle KOAH tanısı ve astım ile ayırıcı tanısında zorluklar yaşandığı g?zlenmiştir (17).
Sorulara verilen yanıtlarla hekimlerin ?eşitli ?zelliklerine ait ?eşitli korelasyonlar yapılması istenmiş ancak anket d?k?mlerin T?İK'e verilmiş olması sonradan istenen bazı veri isteklerinin yapılamaması sonucunu getirmiştir. Araştırmanın bu eksikliğine rağmen sonraki sonu?lara ışık tutacağı d?ş?n?lerek eğitim ?ncesi durumu bilgilendirmek y?n?nde yararlı olacağı d?ş?n?lm?şt?r.
Sonu? olarak ?lkemizde ?nemli mortalite ve morbidite nedeni olan, iş g?c? ve ekonomik kayıplara yol a?an astım ve KOAH konusunda aile hekimlerinin bilgileri ?ok yetersiz olmamakla birlikte ?lkemizdeki hekimlerin astım ve KOAH bilgilerinde d?zelme sağlanabileceği g?r?lmektedir. Bu kronik hastalıklar ile ilgili hekim eğitiminin yaygınlaştırılarak bilgi d?zeyinin artırılması ?nemlidir. Hastalık gelişiminin ?nlenmesi, hastalıkların erken d?nemde saptanması ve ilerlemesinin ?nlenmesi, hastalıklarının etkin tedavisi, komplikasyonların gelişiminin ?nlenmesi i?in toplumdaki bilincin de artırılmasına y?nelik hastalıkların ?nlenmesi ve kontrol programları geliştirilmesi ve bu programların eksik noktaları gidermeye y?nelik eğitimler ile desteklenmesi de ?nem taşımaktadır.?
Teşekk?r
Sağlık Bakanlığı Kronik Hastalıklar Daire Başkanlığı ve İl Halk Sağlığı M?d?rl?klerine, T?İK ve anketlerin hazırlanmasında yardımcı olan TTD Astım ve Allerji ve KOAH ?alışma Gruplarına teşekk?r ederiz.
KAYNAKLAR
- Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease, update 2013.? Available from: http://www.who.int/gard/en/
- Miravitlles M, de la Roza C, Morera J, Montemayor T, Gobartt E, Mart?n A, et al. Chronic respiratory symptoms, spirometry and knowledge of COPD among general population. Respir Med 2006;100:1973-80.
- National COPD Report card 2005.? Available from: www.lung.ca/_resources/2005.copd_reportcard.pdf. Accessed date: 2010 October 29.
- Yorgancıoglu A, Turktas H, Kalaycı O. The WHO global alliance against chronic respiratory diseases in Turkey. Tuberk Toraks 2009;57:439-52.
- Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention. Bethesda: National Institutes of Health, National Heart, Lung, and Blood Institute; 2014. Available from: http://www.ginasthma.org/documents/4.
- Kurt E, Metintas S, Basyigit, Bulut I, Coşkun E, Dabak S, et al. Prevalence and risk factors of allergies in Turkey (PARFAIT): results of a multicentre cross-sectional study in adults. Eur Respir J 2009;33:724-33.
- Rovithis E, Lionis C, Schiza SE, Bouros D, Karokis A, Vlachonikolis I, et al. Assessing the knowledge of bronchial asthma among primary health care physicians in Crete: a pre- and post-test following an educational course. BMC Med Educ 2001;1:2.
- Boulet LP, Hernandez P, Devlin H, Freeman MA, Gupta S. Asthma and chronic obstructive pulmonary disease guideline implementation: lessons learned on recruitment of primary care physicians to a knowledge translation study.Can Respir J 2013;20:275-80.
- National COPD Report card 2005. Accessed date: 2010 October 29. Available from: www.lung.ca/_resources/2005.copd_reportcard.pdf
- Yıldız F, Bing?l Karako? G, Ersu? Hamutcu R, Yardım N, Ekinci B, Yorgancıoglu A. T?rkiye'de astım ve KOAH farkındalığının değerlendirilmesi GARD T?rkiye projesi kronik hava yolu hastalıkları ulusal kontrol programı. Tuberk Toraks 2013;61:175-82.
- Global Status Report on Noncommunicable Diseases 2014, WHO. Accessed date: 2015 May. Available from:?http://apps.who.int/iris/bitstream/10665/148114/1/9789241564854_eng.pdf?ua=1.
- T.C. Sağlık Bakanlığı T?rkiye Halk Sağlığı Kurumu. T?rkiye kronik hastalıklar ve risk fakt?rleri sıklığı ?alışması. Ankara: 2013.
- Global Surveillance, Prevention and Control of Chronic Respiratory Diseases, A Comprehensive Approach, WHO 2007.
- T.C. Sağlık Bakanlığı Temel Sağlık Hizmetleri Genel M?d?rl?ğ?. T?rkiye Kronik Hava Yolu Hastalıklarını (ASTIM-KOAH) ?nleme ve Kontrol Programı (2009-2013) Eylem Planı. Ankara, 2009.
- Yawn BP, Wollan PC. Knowledge and attitudes of family physicians coming to COPD continuing medical education.Int J Chron Obstruct Pulmon Dis 2008;3:311-7.
- Foster JA, Yawn BP, Maziar A, Jenkins T, Rennard SI, Casebeer L. Enhancing COPD management in primary care settings. Med Gen Med 2007;9:2.
- Wong SS, Abdullah N, Abdullah A, Liew SM, Ching SM, Khoo EM, et al. Unmet needs of patients with chronic obstructive pulmonary disease (COPD): a qualitative study on patients and doctors. BMC Fam Pract 2014;15:67.
Yazışma Adresi (Address for Correspondence)
Dr. Ayşe Arzu YORGANCIOĞLU
Celal Bayar ?niversitesi Tıp Fak?ltesi,
G?ğ?s Hastalıkları Anabilim Dalı,
MANİSA - TURKEY
e-mail: arzuyo@yahoo.com