CASE REPORT
Doi: 10.5578/tt.8613
Tuberk Toraks 2015;63(4):291-295

Endobronşiyal tutulum g?steren Takayasu arteriti olgusu
Meltem ?OBAN AĞCA1, Dildar DUMAN1, Fatma Merve TEPETAM2, Fatma TOKG?Z1, Ay?im ŞEN3, Hakan G?NEN1,
T?lay YARKIN1
1 S?reyyapaşa G?ğ?s Hastalıkları ve G?ğ?s Cerrahisi Eğitim ve Araştırma Hastanesi, G?ğ?s Hastalıkları Kliniği,
İstanbul, T?rkiye
1 Clinic of Chest Diseases, Sureyyapasa Chest Diseases and Chest Surgery Training and Research Hospital,
Istanbul, Turkey
2 S?reyyapaşa G?ğ?s Hastalıkları ve G?ğ?s Cerrahisi Eğitim ve Araştırma Hastanesi, İmm?noloji ve Allerji Kliniği,
İstanbul, T?rkiye
2 Clinic of Immunology and Allergy, Sureyyapasa Chest Diseases and Chest Surgery Training and Research Hospital,
Istanbul, Turkey
3 S?reyyapaşa G?ğ?s Hastalıkları ve G?ğ?s Cerrahisi Eğitim ve Araştırma Hastanesi, Patoloji B?l?m?, İstanbul, T?rkiye
3 Division of Pathology, Sureyyapasa Chest Diseases and Chest Surgery Training and Research Hospital, Istanbul, Turkey
?ZET
Endobronşiyal tutulum g?steren Takayasu arteriti olgusu
Takayasu arteriti (TA), ?zellikle gen? kadınlarda g?r?len, b?y?k damarların inflamatuvar bir hastalığıdır. Nonspesifik semptomları nedeniyle bir?ok hastalıkla karışan ve tanısı zor konulan bu hastalıkta tedavi gecikmesine bağlı morbidite ve mortalite artar. Akciğer tutulumu genellikle pulmoner arter d?zeyindedir. Literat?rde bildiğimiz kadarıyla takayasu arteritin endobronşiyal tutulumu g?sterilmemiştir. Endobronşiyal t?berk?loz d?ş?n?lerek tedavi başladığımız, takayasu arterit tanısını, 9 ay sonra pozitron emisyon tomografi (PET/BT) ile koyduğumuz olgumuzu, nadir g?r?lmesi nedeniyle sunuyoruz.
Anahtar kelimeler: Gran?lom, takayasu arteriti, PET-BT
SUMMARY
A case of Takayasu's arteritis with endobronchial involvement
Takayasu arteritis (TA) is a large vessel vasculitis especially seen in young women. Because of nonspecific symptoms diagnois is difficult and confused with other diseases. Delayed treatment increase morbidity and mortality. It effects primarly pulmonary artery in lung involvement. To our knowledge endobronchial involvement has not been reported previously in the literature. Due to rarity we present our patient whom we observed with the diagnosis of endobronchial tuberculosis and confirmed the diagnosis of Takayasu arteritis after 9 months.
Key words: Granuloma, takayasu arteritis, PET-CT
GİRİŞ
Takayasu arteriti (TA), ?ncelikle aort, koroner arter, pulmoner arter ve ana dallarının etkilendiği, b?y?k ve orta ?aplı arterlerin vask?lit hastalığıdır. Etyolojisi bilinmeyen hastalığın patolojisinde gran?lomat?z inflamasyon vardır (1,2). Hastalığın erken evresinde ateş, miyalji, artralji, halsizlik, kilo kaybı gibi nonspesifik yakınmalar sık g?r?ld?ğ? i?in tanı zordur ve bir?ok hastalıkla karışır. Akciğer tutulumuna olguların %50'sinde rastlanmakta olup, bu tutulum sınırlı formdan yaygın olan forma kadar değişkenlik g?sterir. Sıklıkla pulmoner arter d?zeyinde tutulumun olduğu TA'da, hastalığın parankim tutulumuyla seyrettiği olgular nadir olup, bildirilen olgularda radyolojik olarak bronşektazi, konsolidasyon, interstisyel akciğer fibrozisi ile uyumlu lezyonlar g?sterilmiştir (3,4,5). Bizim olgumuzun ilgin? olan yanı ise akciğer semptomlarıyla başlayan hastalığın radyolojisinde pulmoner arter ve parankimde patolojik bulgu olmaması ve yapılan bronkoskopik değerlendirmeyle endobronşiyal lezyonların g?sterilmiş olmasıdır.
OLGU SUNUMU
Yirmi sekiz yaşında kadın olgu yaklaşık iki aydır kuru vasıfta ?ks?r?k, gece terlemesi, halsizlik, iştahsızlık şikayetleri tanımlıyordu. Bu yakınmalar nedeniyle başvurduğu g?ğ?s hastalıkları polikliniğince uzun s?re ?eşitli antibiyotikler kullanmıştı. Ancak şikayetleri devam eden, ateş ve kilo kaybı eklenen olgunun toraksın bilgisayarlı tomografik (BT) incelenmesinde patoloji saptanmaması ?zerine kliniğimizce incelenmesi istendi.
?z ge?mişinde ve soy ge?mişinde herhangi bir ?zellik yoktu. Mesleği, yoğun bakım ?nitesinde hemşirelik olan olgumuzun ?alışma arkadaşının t?berk?loz tanısıyla tedavi g?rd?ğ? ?ğrenildi.
Fizik muayenesinde, tansiyon arteryel 120/80 mmHg, nabız: 120/dakika, ateş: 37.8?C oda havasında oksijen sat?rasyonu %98, solunum sesleri olağan ve diğer organ muayeneleri normal olarak değerlendirildi.
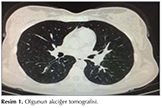
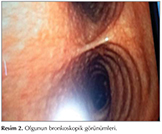
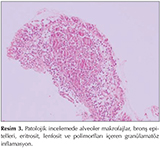
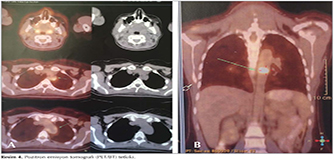
Laboratuvar incelemelerinde, l?kosit 8.2 ? 109/mm?, hemoglobin 10.21 g/dL, eritrosit sedimantasyon hızı (ESH): 120 mm/sa, C-reaktif protein (CRP): 59.9 mg/dL bulundu. Kan biyokimyasal incelemeleri ve tam idrar tetkiki normal sınırlarda idi. Toraks BT'de herhangi bir patolojiye rastlanmadı (Resim 1). Olguya yapılan fiberoptik bronkoskopi (FOB)'de, trakea ve her iki ana bronşta yaygın mikronod?ler lezyonlar g?r?ld? (Resim 2). Bronkoskopik lavajda asido-rezistan bakteri (ARB) menfi, histopatolojik incelemede gran?lomat?z inflamasyon saptandı (Resim 3). PPD'si 12 mm ?l??len hastanın, quantiFERON testi negatif saptandı. Bu bulgular eşliğinde olguya t?berk?loz tedavisi başlandı. T?berk?loz tedavisinin 1. ay kontrol?nde ateş ve diğer şikayetlerin devam ettiği, CRP ve ESR değerlerinin artmış olduğu g?r?ld?. Bu arada t?berk?loz, mantar ve diğer infeksiyon ajanları i?in bakılan k?lt?rler negatif kaldı. Kan k?lt?rlerinde herhangi bir ?reme olmadı. Yaygın eklem ağrıları eklenen olgunun bağ doku hastalıklarına ait bakılan otoimm?n antikorları ve malignite t?m?r belirleyicileri normal sınırlarda saptandı. Serum ACE seviyesi normaldi, g?z kons?ltasyonunda patolojiye rastlanmadı. Kardiyoloji kons?ltasyonunda ekokardiyografik değerlendirilme normal bulundu. Sebebi bilinmeyen ateş (SBA) etyolojisi araştırılmak ?zere yapılan kemik iliği biyopsi, serum protein elektroforezi sonu?larında, batın tomografik incelemelerde ve gastroskopik, kolonoskopik değerlendirilmelerde de patolojik bulguya rastlanmadı. T?m bu incelemeler neticesinde herhangi bir patolojik bulguya rastlanmaması ?zerine, SBA araştırılmak ?zere 18-fluorodeoksiglukoz kullanılarak pozitron emisyon tomografi (PET/BT) tetkiki yapıldı (Resim 4). PET değerlendirilmesinde, arkus aortada ve T7 vertebra d?zeyinde daha belirgin olmak ?zere torasik desenden aortada dif?z hipermetabolik g?r?n?m saptandı ve olası vask?lit y?nden klinik ve laboratuvar verileriyle birlikte değerlendirilmesi ?nerildi. Olgunun g?ğ?s ve boyun MR anjiyografisinde aortada proksimalde, sol subklavyen arter orifisi d?zeyinden başlayarak distalde torakal aorta yaklaşık orta seviyesine kadar uzanan, 5 mm kalınlığına ulaşan ve anlamlı stenoz oluşturmayan konsantrik duvar kalınlaşması saptandı. Abdominal aorta ve dallarına y?nelik doppler ultrasonografik incelemesi normaldi. Mevcut bulgular ile değerlendirildiğinde olguya Takayasu arteriti (TA) tanısı konuldu. Romatoloji kliniğince ilk g?n 1500 mg y?kleme dozunda prednol başlandı. İkinci g?nden itibaren 50 mg prednol ve haftada bir me-? totreksat (MTX) ile tedaviye devam edildi. Tedavinin 1. haftasında olgunun klinik tablosu tamamen d?zelirken, kontrolde ESR değeri 9, CRP 0.01 mg/dL saptandı. Olgumuz halen takip altında olup, kliniği stabildir ve kortizon tedavisi devam etmektedir.
TARTIŞMA
TA, daha ?ok 20-30 yaşında gen? kadınlarda g?r?len, b?y?k arterlerin kronik panmural inflamatuvar bir hastalığıdır (1). Asya ?lkelerinde daha sık rastlanılan hastalığın, pulmoner arter tutulumunda coğrafik bir ?zellik yoktur (2). Etyolojisi tam olarak bilinmese de otoimm?n orijinli olduğu d?ş?n?lmektedir. TA'nın, sarkoidoz ve inflamatuvar bağırsak hastalıkları gibi ?eşitli otoimm?n hastalıklarla birlikteliğini g?steren ?ok sayıda yayın bulunmaktadır (3,4). Ateş, ?ks?r?k, kilo kaybı, iştahsızlık gibi nonspesifik yakınmalarla başlayabilmesi nedeniyle bir?ok hastalıkla karışır ve tanıda gecikmeler g?r?l?r. Literat?rde bu s?re ortalama 10 ay olarak bildirilmiştir (5,6). Ancak 107 hasta ile yapılan bir ?alışmada bu s?re 2-11 yıl olarak saptanmıştır (7). Olgumuz 28 yaşında idi, semptomların başlangıcından tanı aşamasında kadar ge?en s?re 9 aydı.
Olgumuzda, kliniğinin ve bronkoskopik g?r?n?mlerinin t?berk?loz (TB) ile uyumlu olması, histopatololojik olarak gran?lomatoz inflamasyon g?r?lmesi, temaslı hikayesi ve PPD pozitifliğinden dolayı spesifik tedavi kararı alındı. "D?nya Sağlık ?rg?t? (DS?)"n?n 2011 raporuna g?re ?lkemizde TB insidansı 100.000'de 28 olarak belirtilmiş, Sağlık Bakanlığının 2013 verilerine g?re ise 13.409 yeni olgu TB bildirilmiştir (8,9). Olgumuzda başlangı?ta d?ş?nd?ğ?m?z TB tanısından, spesifik tedaviye klinik yanıt olmaması ve t?m ARB k?lt?rlerin negatif kalmasından dolayı uzaklaştık. Sarkoidoz, bruselloz, mantar hastalıkları gibi diğer gran?lomat?z inflamasyona yol a?an hastalıkları klinik, laboratuvar ve mikrobiyolojik incelemelerle dışladık.
TA'da olguların %50'sinde pulmoner arter tutulumu varken, akciğerde parankim lezyonları son derece nadir g?r?l?r. Literat?rde bronşektazi, bilateral nod?ler infiltrasyon ve masif pulmoner hemoraji ile seyreden olgu sunumları bildirilmiştir (10,11,12). Mediastinal lenfadenopatiyle birlikte bilateral dif?z sentrinod?ler lezyonların g?r?ld?ğ? 57 yaşındaki bir olguda, tanı aort biyopsisi ile konulmuş, akciğerdeki lezyonların prednol tedavisi ile kaybolması sonucunda mevcut lezyonlar TA hastalığına bağlanmıştır (13). Radyolojisinde bilateral intertisyel akciğer fibrozis saptanan ?? olguda a?ık akciğer biyopsisi yapılmış, histopatolojik tanıları sırasıyla ekstravask?ler gran?lomat?z tip inflamasyon, usual interstisyel pn?moni, endotelyal proliferasyon ve damarların monon?kleer h?crelerle infiltrasyonu olarak saptanmıştır (11,14,15).
TA tanısı olan ve akciğer parankiminde lezyonu olan hastaların bronkoskopik incelemelerinde, bir olguda bronşit ve submukozal vask?larizasyon g?r?l?rken diğerinde endobronşiyal patolojiye rastlanılmamıştır (15,16). Olgumuzun, FOB'unda trakea ve bilateral bronşiyal sistemde, dağınık yerleşimli, yaygın nod?ler lezyonlar g?r?ld?. Gran?lomat?z inflamasyonun tespit edildiği histopatolojik incelemede vask?lit veya kazeifikasyon nekrozu g?r?lmedi.
TA'da, ESH ve CRP y?ksekliğine sık rastlanır. Her ne kadar ESR'nin, inaktif olguların yarısında da y?ksek saptandığı g?sterilmiş olsa da, bu iki parametre hastalığın aktivite d?zeyinin belirlenmesinde kullanılmaktadır (5,6). Olgumuzda, başlangı?ta y?ksek olan ESH ve CRP değerleri tedavi sonrası kontrolde normal değerlerine d?nd?.
Tanıda anjiyografi altın standart olsa da, son yayınlar BT ve MR gibi invaziv olmayan g?r?nt?leme metodlarının anjiyografi kadar etkin olduğunu g?stermiştir (1,5). Hatta PET-BT'nin erken tanıda MR anjiyografi ve arteriografiden ?nce ?nemli ek bilgiler sağladığı tespit edilmiştir. Duyarlılığı %92, ?zg?ll?ğ? %100 olarak bildirilmiştir (1,5,17,18). Olgumuzun PET/BT'sinde, arkus aorta ve desenden aortada vask?litle uyumlu dif?z hipermetabolik tutulum saptanması ?zerine TA tanısına gidildi.
TA'nın tedavisinde ilk se?enek y?ksek doz (1 mg/kg/g?n) prednizolon veya eşdeğeri olan kortikosteroidlerdir. Yan etki geliştiğinde, ila? dozunun artırılamayacağı veya kortizon dozunun azaltılma aşamasında beliren relaps durumunda tedaviye imm?ns?presif (Azatioprin, metotreksat, siklofosfamid) eklenir (6,7). Olgumuzda başlangı?ta 1500 mg y?kleme dozunda kortizon tedavisi verildi, sonrasında 50 mg ile devam edildi. Ek tedavi olarak haftada bir 15 mg metotreksat başlandı.
On yıllık mortalitenin %70-100 olarak bildirildiği TA'nın en ?nemli ?l?m nedenleri konjestif kalp yetmezliği ve serebrovask?ler hastalıklardır (5,19,20). Olgumuz halen kortizon tedavisi altında ve takibimizde olup, kliniği stabildir.
SONU?
Nadir g?r?len Takayasu arteriti ateş, ?ks?r?k, halsizlik, kilo kaybı gibi nonspesifik yakınmalarla başlangı? g?stererek, başta t?berk?loz olmak ?zere g?nl?k pratiğimizde daha sık g?rd?ğ?m?z diğer gran?lomat?z hastalıkları taklit edebilir. Tanıda sıklıkla gecikmelerin yaşandığı bu hastalıkta kronik s?rece bağlı mortal olabilen komplikasyonlar ortaya ?ıkabilir. Hastalığın teşhisinde diğer gran?lomat?z hastalıklar dışlandıktan sonra, TA olasılığı akla getirilmeli ve bu y?nde tetkikler derinleştirilmelidir.
?IKAR ?ATIŞMASI
Bildirilmemiştir.
KAYNAKLAR
- Johnston SL, Lock RJ, Gompels MM. Takayasu arteritis: a review. J Clin Pathol 2002;55:481-6.
- Sharma S, Kamalakar T, Rajani M, Talwar KK, Shrivastava S. The incidence and patterns of pulmonary involvement in Takayasu's arteritis. Clin Radiol 1990;42:177-81.
- Hamzaoui A, Salem R, Klii R, Harzallah O, Berriche O,? Golli M, et al. Co-existing sarcoidosis and Takayasu arteritis: report of a case. Int Arch Med 2011; 4:9. doi: 10.1186/1755-7682-4-9.
- Reny JL, Paul JF, Lef?bvre C, Champion K, Emmerich J, Bl?try E, et al. Association of Takayasu's arteritis and Crohn's disease. Results of a study on 44 Takayasu patients and review of the literature. Ann Med Interne 2003;154:85-90.
- Kerr GS, Hallahan CW, Giordano J, Leavitt R, Fauci AS, Rottem M, et al. Takayasu arteritis. Ann Intern Med 1994;120:919-29.
- Numano F. Differences in clinical presentation and outcome in different countries for Takayasu's arteritis. Curr Opin Rheumatol 1997;9:12-5.
- Lupi-Herrera E, Sanchez-Torres G, Marchushamer J, Mispireta J. Takayasu's arteritis. Clinical study of 107 cases. Am Heart J 1977;93:94-103.
- Global Tuberculosis Control: WHO Report 2011. WHO, 2011.
- T.C. Sağlık Bakanlığı T?rkiye Halk Sağlığı Kurumu T?berk?loz Daire Başkanlığı. T?rkiye'de Verem Savaşı 2012 Rapor.
- Gothi D, Joshi JM. A 16-year-old girl with hemoptysis, intermittent loss of vision, and a carotid bruit. Chest 2008;133:300-4.
- Yang CD, Teng JL, Gu YY, Chen? SL. Takayasu's arteritis presenting with bilateral pulmonary granulomatosis. Clin Rheumatol 2007;26:612-4.
- Bletry O, Kieffer E, Herson S, Valere P, Masquet C, Lacombe P, et al. Severe pulmonary artery involvement of Takayasu arteritis. 3 cases and review of the literature Arch Mal Coeur Vaiss 1991;84:817-22.
- Hara M, Sobue R, Ohba S, Kitase M, Sasaki S, Ogino H, et al. Diffuse pulmonary lesions in early phase Takayasu arteritis predominantly involving pulmonary artery. J Comput Assist Tomogr 1998;22:801-3.
- Greene NB, Baughman RP, Kim CK. Takayasu's arteritis associated with interstitial lung disease and glomerulonephritis. Chest 1986;89:605-6.
- Elsasser S, Sol?r M, Bolliger CT, J?ger K, Steiger U, Perruchoud AP. Takayasu disease with predominant pulmonary involvement. Respiration 2000;67:213-5.
- Rocha MP, Guntupalli KK, Moise KJ Jr, Lockett LD, Khawli F, Rokey R. Massive hemoptysis in Takayasu's arteritis during pregnancy. Chest 1994;106:1619-22.
- Bleeker-Rovers CP, Bredie SJ, van der Meer JW, Corstens FH, Oyen WJ. Fluorine 18 fluorodeoxyglucose positron emission tomography in the diagnosis and follow-up of three patients with vasculitis. Am J Med 2004;116:50-3.
- Webb M, Chambers A, AL-Nahhas A, Mason JC, Maudlin L, Rahman L ,et al. The role of 18F-FDG PET in characterising disease activity in Takayasu arteritis. Eur J Nucl Med Mol Imaging 2004;31:627-34.
- Hall S, Barr W, Lie JT, Stanson AW, Kazmier FJ, Hunder GG. Takayasu arteritis. A study of 32 North American patients. Medicine 1985;64:89-99.
- Ishikawa K. Survival and morbidity after diagnosis of occlusive thromboaortopathy (Takayasu's disease). Am J Cardiol 1981;47:1026-32.
Yazışma Adresi (Address for Correspondence)
Dr. Fatma Merve TEPETAM
S?reyyapaşa G?ğ?s Hastalıkları ve G?ğ?s Cerrahisi
Eğitim ve Araştırma Hastanesi,
İmm?noloji ve Allerji Kliniği,
İSTANBUL - TURKEY
e-mail: fatmamervealan@hotmail.com