RESEARCH ARTICLE
Doi: 10.5578/tt.9397
Tuberk Toraks 2015;63(2):086-093

Sa?l?k bak?m?yla ili?kili pn?moni
Burcu KARABO?A1, Ru?en UZUN2, Aykut ??LL?3
1 A?r? Devlet Hastanesi, G???s Hastal?klar? Klini?i, A?r?, T?rkiye
1 Clinic of Chest Diseases, Agri State Hospital, Agri, Turkey
2 ?ivril Devlet Hastanesi, G???s Hastal?klar? Klini?i, Denizli, T?rkiye
2 Clinic of Chest Diseases, Civril State Hospital, Denizli, Turkey
3 Akdeniz ?niversitesi T?p Fak?ltesi, G???s Hastal?klar? Anabilim Dal?, Antalya, T?rkiye
3 Department of Chest Diseases, Faculty of Medicine, Akdeniz University, Antalya, Turkey
?ZET
Sa?l?k bak?m? ile ili?kili pn?moni
Giri?: Son y?llarda sa?l?k sistemindeki de?i?iklikler sonucunda, hastaneye yat??, uzun s?reli bak?m evinde kalma, ayaktan inf?zyon tedavisi, evde bas? yaras? bak?m?, hemodiyaliz merkezinde tedavi ?yk?s? bulunanlarda geli?en pn?moni sa?l?k bak?m?yla ili?kili pn?moni olarak tan?mlanmaktad?r.
Materyal ve Metod: Bu ?al??man?n amac? 1 Ocak 2009 - 1 Haziran 2012 tarihleri aras?nda Akdeniz ?niversitesi T?p Fak?ltesi, G???s Hastal?klar? Klini?i'nde yatan sa?l?k bak?m?yla ili?kili pn?moni (SB?P) olgular? retrospektif olarak de?erlendirildi. Bu d?nemde tan? alm?? toplam 195 pn?monili olgunun, 76 (%38.9)'s? SB?P'li ve 119 (%61.1)'u toplumdan geli?en pn?monili (TGP) idi.
Bulgular: SB?P olgular?n?n, 61 (%80.3)'inin son 90 g?n i?inde iki veya daha fazla g?n hastaneye yat?? ?yk?s?, 7 (%9.2)'sinin son 30 g?nde hemodiyaliz merkezinde tedavi alma ?yk?s?, 3 (%3.9)'?nde evde bas? yaras? tedavisi uygulanmas?, 1 (%1.3) olguda ise uzun s?reli bak?mevinde kalma ?yk?s? ve evde inf?zyon tedavisi alma ?yk?s? oldu?u saptand?. TGP'li grup ile kar??la?t?r?ld???nda SB?P olgular?n?n komorbiditesi daha fazla (%94.6'ya %73.1; p< 0.001) ve ortalama PSI skoru (104.4'e 90.2; p< 0.05) daha y?ksek idi. 18 SB?P (%23.6) ve 11 (%9.2) TGP olgusunda etken saptanm?? idi. En s?k izole edilen mikroorganizmalar, SB?P'te Streptococcus pneumonia, Acinetobacter baumannii, Staphylococcus aureus (MRSA) iken, TGP'de Streptococcus pneumonia, Klebsiella spp.; Pseudomonas aeruginosa, Moraxella catarrhalis idi. Ulusal ve uluslararas? rehberlere g?re SB?P grubunda olgular?n %73.7'si, TGP grubunda ise %98.3'?nde uygun tedavinin ba?land??? saptand? (p< 0.001). Ortalama hastanede yat?? s?resi (12.7 ? 1.1'e kar?? 7.8 ? 0.5 g?n; p< 0.05) ve mortalite oran? (%22.4'e %4.2; p< 0.001) SB?P grubunda TGP'ye g?re y?ksek idi. Ortalama yat?? maliyetleri incelendi?inde, SB?P maliyetinin (4150.6 ? 892 TL'ye kar?? 2078.7 ? 571 TL; p< 0.05) TGP'den daha fazla oldu?u saptand?.
Sonu?: Sonu? olarak, SB?P'li hastalar?n hasta ?zellikleri, komorbid durumlar?, etken mikroorganizmalar?, yat?? s?releri, maliyetleri ve prognozlar? TGP grubundan farkl?d?r. Pn?moni tan?s? konulan hastalar SB?P a??s?ndan sorgulanmal? ve ampirik antibiyotik tedavisi ba?lan?rken geni? spektrumlu (diren?li mikroorganizmalar? kapsayacak ?ekilde) antibiyotikler tercih edilmelidir.
Anahtar kelimeler: Sa?l?k bak?m?yla ili?kili pn?moni, mortalite, maliyet
SUMMARY
Health-care associated pneumonia
Introduction: Health-care associated pneumonia (HCAP) is defined as pneumonia that develops in patients with a history of recent hospitalization, hemodialysis as an outpatient, residence in a nursing home, outpatient intravenous therapy and home wound care.
Materials and Methods: We retrospectively assessed patients who have been hospitalized in Department of Chest Diseases, Akdeniz University, Faculty of Medicine due to HCAP between 1 January 2009 and 1 June 2012. Of the total 195 pneumonia cases, 76 (38.9%) was HCAP and 119 (61.1%) was CAP.
Results: Among HCAP cases, 61 (80.3%) had recent hospitalisation in the last 90 days, 7 (9.2%) went under hemodialysis in the last 30 days, 3 (3.9%) had a history of decubitus management in house, 1 (1.3%) had a long term accomodation in social-care center and 1 (1.3%) had a history of infusion therapy at home. Comorbidity in HCAP group was higher than CAP group (94.6% vs resp. 73.1%; p< 0.001) and mean PSI scores were also higher in HCAP group (104.4 - 90.2; p< 0.05). A causative microorganism was detected in 18 HCAP (23.6%) and in 11 CAP (9.2%) cases. It was determined that appropriate treatment was started in 73.7% of HCAP cases and 98.3% of CAP cases according to national and international guidelines (p< 0.001). Both mean hospitalization duration (12.7 ? 1.1 vs 7.8 ? 0.5 days, resp; p< 0.05) and mortality rates (22.4% vs 4.2%; p< 0.001) were higher in HCAP group. Furthermore, mean cost of hospitalization was also greater for HCAP group than CAP group (4150.6 ? 892 TL vs 2078.7 ? 571 TL; respectively p< 0.05).
Conclusion: In conclusion; patient characteristics, comorbidity status, causative organisms, duration and cost of hospitalization and prognosis of patients with HCAP was different from patients with CAP.
Key words: Health-care associated pneumonia, mortality, cost
G?R??
G?n?m?zde artan huzurevinde kalma ?yk?s?, evde bak?m tedavileri ve diyaliz merkezlerindeki tedavi uygulamalar? nedeniyle ortaya ??kan pn?moniler toplumdan geli?melerine kar??n, etken patojenlerin ve prognozlar?n daha ?ok hastanede geli?en pn?monilere (HGP) benzedi?i saptanm??t?r (1,2). Bu nedenle, 2005 y?l?nda American Thoracic Society (ATS) / Infectious Diseases Society of America (IDSA)'da yeni bir pn?moni kategorisi olarak "Sa?l?k Bak?m?yla ?li?kili Pn?moni (SB?P)" tan?m? ortaya konuldu (1).
SB?P'li olgularda potansiyel olarak ?ok ilaca diren?li etkenler (Staphylococcus aureus, Pseudomonas aeruginosa, Acinetobacter baumannii) ?nemli yer tutmaktad?r (3,4).
Yabanc? literat?rlere bak?ld???nda SB?P'le ilgili ?ok say?da ?al??ma bulunmaktad?r. ?al??malar yay?mland?klar? ?lkelerin demografik verileri, etken patojenleri ve prognozlar?n? yans?tmaktad?r. ?lkemizde ise SB?P'le yeterli say?da ?al??ma bulunmamaktad?r.
Bu ?al??mada, SB?P tan?s?yla hastanede yatan olgular?n demografik verilerini, etken da??l?mlar?n?, ampirik antibiyotik tedavilerini, mortalite oranlar?n?, prognozlar?n?, hastanede yat?? s?relerini, maliyetlerini ortaya koymay? ve bunlar? toplumda geli?en pn?moni (TGP) olgular? ile kar??la?t?rmay? ama?lad?k.
Materyal ve Metod
?al??ma, Akdeniz ?niversitesi T?p Fak?ltesi Etik Kurul Onay? al?nd?ktan sonra, Ocak 2009 ile Haziran 2012 tarihleri aras?nda Akdeniz ?niversitesi T?p Fak?ltesi, G???s Hastal?klar? Klini?i'nde ?al??ma kriterlerine uyan ard???k olarak yatan TGP'li hastalar?n dosyalar? retrospektif incelendi. ?al??ma, uluslararas? etik kurallar ile Helsinki Deklerasyonu ilkelerine uyularak ger?ekle?tirildi.
Pn?moni tan?s? i?in hastada ate?, ?ks?r?k ve p?r?lan balgam ?ikayetlerinden en az birinin bulunmas? ve beraberinde PA akci?er grafisinde yeni bir infiltrasyonun geli?mesi ?art? arand?. Bu olgulardan dosya bilgilerinde, a?a??daki risk fakt?rlerinden en az birine sahip olanlar SB?P olarak, olmayanlar TGP olarak tan?mlanm??t?r (1):
? Son 90 g?n i?inde iki veya daha fazla g?n hastanede yat??,
? Uzun s?reli bak?mevinde kalma,
? Evde inf?zyon tedavisi (antibiyotik dahil),
? Evde bas? yaras? bak?m?,
? Son 30 g?n i?erisinde hemodiyaliz merkezinde tedavi,
? Aile bireylerinde ?ok ilaca diren?li bakteri infeksiyonu varl???.
?al??mada olgular?n sa?l?k bak?m? risklerinin yan? s?ra, komorbid hastal?klar?, ya?-cinsiyet gibi demografik verileri, mortalite riski y?ksek hastalar? ay?rt etmek i?in tan?mlanm?? bir puanlama sistemi olan Pn?moni a??rl?k indeksi (PSI) ve konf?zyon, ?re, solunum say?s?, kan bas?nc?, ya? > 65 (CURB-65) skoru de?erleri, ba?vuru an?ndaki solunum ve kan ?rneklerinin k?lt?rlerinde saptanan etken mikroorganizmalar kaydedildi (5,6). Ba?lang?? ampirik antibiyotik tedavileri ve saptanan etkenlere g?re bu tedavilerin uygunlu?u ulusal ve uluslar aras? rehberlere g?re incelendi. Olgular?n prognoz g?stergeleri olarak; hastanede yat?? s?releri, ent?basyon uygulamalar?, yo?un bak?ma yat?? gereklilikleri ve ilk 30 g?nl?k mortaliteleri kaydedildi. Yine her iki grupta yat?? maliyetleri kar??la?t?r?ld?.
?statistiksel Y?ntem
Analizler SPSS 18 paket program? ile yap?ld?. Tan?mlay?c? istatistikler frekans, y?zde, medyan, minimum, maksimum de?erleri ile sunuldu. ?ki grubun ?l??mleri aras?ndaki farklar?n analizinde normal da??l?m testi yap?larak Mann-Whitney U testi kullan?ld?. ?ki grubun kategorik de?i?kenlerle ili?kisinin analizinde beklenen de?eri 0.05'den k???k h?cre bulundu?u durumda Fisher Kesin Ki-kare testi, bulunmad??? durumda Pearson Ki-kare testi kullan?ld?.
Bulgular
?al??maya al?nan 195 olgudan 76 (%38.9)'s? SB?P, 119 (%61.1)'u TGP idi. SB?P olgular?n?n; 61 (%80.3)'inin son 90 g?n i?inde iki veya daha fazla g?n hastaneye yat?? ?yk?s?, 7 (%9.2)'sinin son 30 g?nde hemodiyaliz merkezinde tedavi alma ?yk?s?, 3 (%3.9)'?nde evde bas? yaras? tedavisi uygulanmas?, 1 (%1.3) olguda ise uzun s?reli bak?mevinde kalma ?yk?s? ve evde inf?zyon tedavisi alma ?yk?s? oldu?u saptand?. Aile bireylerinde ?ok ilaca diren?li bakteri infeksiyonu olan SB?P olgusu izlenmedi. Toplam 3 hastada ise SB?P kriterlerinden 2'sini birden ta??maktayd? (Tablo 1). SB?P olgular?n?n ya? ortalamas? 63.39 ? 1.73 y?l, TGP olgular?n?nki ise 61.06 ? 1.60 idi. SB?P'li olgular?n 52 (%68)'si, TGP'lilerin ise 76 (%64)'s? erkek cinsiyete sahipti. ?al??maya al?nan SB?P ve TGP'li olgular?n demografik ?zellikleri ve radyolojik bulgular? Tablo 2'de verilmi?tir. Hastal?klara e?lik eden komorbid durumlar SB?P grubunda (%94.6), TGP grubuna (%73.1) g?re belirgin y?ksekti.
Balgam k?lt?r?nde SB?P'te 14 (%36.8), TGP'de 8 (%9.2); kan k?lt?r?nde ise SB?P'te 4 (%5.3), TGP'de 3 (%2.5) olguda ?reme saptand?. Hem kan hem de balgam k?lt?r?nde SB?P'te TGP'ye g?re anlaml? y?kseklik saptand?. En s?k izole edilen mikroorganizmalar: SB?P'te S. pneumonia, A. baumannii, S. aureus (MRSA) iken, TGP'de S. pneumonia, Klebsiella spp., P. aeruginosa, M. catarrhalis idi.
SB?P grubunda en fazla ?nerilen antibiyotik grubu antipseudomonal beta-laktam ? makrolid (%69.7), TGP grubunda ise beta-laktam ? makrolid (%54.6) idi.
SB?P grubunda olgular?n %73.7'sinde, TGP grubunda ise %98.3'?nde rehberlere uygun tedavinin ba?land??? saptand? (p< 0.001). SB?P grubunda antibiyotik de?i?ikli?inin daha fazla uyguland??? ve tedavi ba?ar?s?n?n daha d???k oldu?u g?r?ld? (p< 0.001).
Yine tedavi ba?ar?s?zl??? sonucu ent?basyon ve yo?un bak?m uygulamas?n?n SB?P grubunda daha y?ksek seyretti?i saptand? (p< 0.05).
30 g?nl?k mortalite SB?P'te 17 (%22.4), TGP'de ise 5 (%4.2) olguda izlendi. SB?P'te mortalite istatistiksel olarak anlaml? derecede y?ksekti (p< 0.001).
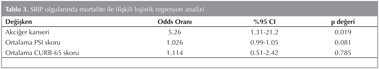
SB?P olgular?nda mortalite ile ili?kili olabilecek ?? de?i?kene lojistik regresyon analizi uyguland?. Akci?er kanserinin mortalite ile ili?kili ba??ms?z de?i?ken oldu?u saptand? (Tablo 3).
Ortalama hastanede yat?? s?resi SB?P'te 12.7 ? 1.1 g?n, TGP'de ise 7.8 ? 0.5 g?nd?. Ortalama yat?? maliyetleri SB?P'te 4150.6 ? 892 TL, TGP'de 2078.7 ? 571TL idi. Hem yat?? s?resi, hem de maliyet SB?P'te istatistiksel olarak anlaml? idi. SB?P ve TGP olgular?nda tedavi sonu?lar? Tablo 4'te verilmi?tir.
TARTI?MA
SB?P olgular?n?n TGP ile kar??la?t?r?ld??? ?al??mam?zda; SB?P i?in en ?nemli risk fakt?r?n?n, son 90 g?n i?inde iki veya daha fazla g?n hastaneye yat?? ?yk?s? (%80.3) olmas? ve ikinci s?rada ise hemodiyaliz merkezinde tedavi g?r?lmesi (%9.2) idi. En az saptanan risk fakt?rlerleri ise, uzun s?reli bak?m evinde kalma (%1.3) ve evde inf?zyon tedavisi alma ?yk?s? (%1.3) idi. ?al??mam?zda, aile bireylerinde ?ok ilaca diren?li bakteri infeksiyonu olan SB?P olgusu izlenmedi. Japonya'dan Watanabe ve arkada?lar?n?n yapt??? b?y?k ve k???k hastanelerdeki SB?P olgular?n? kar??la?t?ran ?al??mada, b?y?k hastanelerde (≥ 200 yatak) ve k???k hastanelerde (< 200 yatak) yatan SB?P olgular? i?in en ?nemli risk fakt?r?n?n uzun s?reli bak?m evinde kalma ?yk?s? (s?ras?yla %65.6 - %85.7) oldu?u bildirildi (7). Amerika Birle?ik Devletleri (ABD)'nde yap?lan ba?ka bir ?al??mada, en s?k izlenen risk fakt?r? bak?m evinde kalma ?yk?s? (%49.6) idi (2). Sa?l?k bak?m?n?n hastane d???na kayd??? ?lkelerde yap?lan ?al??malarda en ?nemli risk fakt?r?n?n bak?m evlerinde kalma ?yk?s? oldu?u saptanm??t?r. Bizim ?al??mam?zda bu oran?n d???k saptanmas? bak?m evlerinin ?lkemizde kullan?m?n?n yayg?n olmamas? ile ili?kili olabilir. ?spanya'da yap?lan 126 SB?P olgusunu i?eren bir ba?ka ?al??mada, en ?nemli risk fakt?r? yine ?al??mam?za benzer ?ekilde son 90 g?n i?inde iki veya daha fazla g?n hastaneye yat?? ?yk?s? (%43.7) olmas? olarak bildirilmi? (8). T?rkiye'den Ta?bakan ve arkada?lar?n?n yapm?? oldu?u ?al??mada ise, hastaneye yat?? ?yk?s? (%65.3) en ?nemli risk fakt?r? olarak bulunmu?tur (9). Klini?imizin dahil oldu?u T?rkiye'de yap?lan ?ok merkezli 578 TGP hastas? ile 207 SB?P hastas?n?n kar??la?t?r?ld??? ?al??mada en s?k risk fakt?rlerinin son 90 g?n i?erisinde hastaneye yat?? (%67.6) ve hemodiyaliz (13.5) uygulanmas? oldu?u bulunmu?tur (10).
Literat?rde SB?P dahil edilme kriterleri ?al??madan ?al??maya de?i?iklik g?stermektedir. Baz? ?al??malar son 90 g?n, baz?lar? ise 180 veya 365 g?n i?erisinde hastanede yat?? ?yk?s? olma kriterini SB?P tan?s?nda kullanm??t?r (11,12). Bu farkl?l?k da SB?P risk fakt?r?n? de?i?tirebilmektedir.
?al??mam?zda, komorbid durumlar a??s?ndan SB?P grubunda TGP'ye g?re belirgin y?kseklik saptand?. KOAH, akci?er kanseri ve di?er maligniteler SB?P grubunda istatistiksel olarak anlaml? y?ksek idi. Literat?rde 126 SB?P'li olgunun de?erlendirildi?i bir ?al??mada, SB?P'li grupta TGP'ye g?re komorbidite y?ksek oranda saptanm??t?r (8). Komorbid hastal?klardan ise maligniteler, KOAH ve serebrovask?ler hastal?klar y?ksek bulunmu?tur.
?al??mam?zda, SB?P olgular?nda ortalama PSI skorunu (104.42 ? 3.52'e kar??n 90.23 ? 3.24) TGP grubundan daha y?ksek bulduk. Ortalama CURB-65 skorunda ise farkl?l?k saptamad?k. G?nd?z ve arkada?lar?n?n ?al??mas?nda da buna benzer olarak SB?P olgular?nda PSI skorunun daha y?ksek oldu?u (SB?P 103.9 ? 37.2 ve TGP 94.6 ? 35.4, p= 0.002) bulunmu?tur (10). Yine ?al??mam?zda y?ksek PSI risk skoru olan olgu say?s?n? SB?P'li grupta fazla saptarken (%64.5'e %45.4), y?ksek CURB-65 risk skorunda farkl?l?k bulmad?k. 727 hastay? kapsayan bir ?al??mada y?ksek PSI risk skoru (IV-V) olan grup SB?P'te %67.5, TGP'de ise %48.8'ini olu?turmu? (8). Kore'den Jung ve arkada?lar?n?n 231 SB?P ve 296 TGP'li olguyu kar??la?t?rd??? ?al??mada, ortalama PSI skorunu SB?P'li grupta TGP'ye g?re (113.7 ? 32.2'ye kar??n 92.2 ? 33.6) y?ksek saptam??lar (13). Yine ayn? ?al??mada PSI IV-V olan olgu say?s? SB?P'li grupta TGP'ye g?re (%76.2'ye kar??n %46.2) daha y?ksek imi?. ?al??malarda, SB?P grubunda ortalama PSI skorunun ve y?ksek PSI risk skoru olan grubun daha y?ksek oldu?u tespit edilmi?. PSI skoru a??rl?kl? olarak mortalite riskini art?ran komorbid durumlar ?zerinden skorlama yapmaktad?r. Bu nedenle, ?al??mam?zda ve di?er ?al??malarda komorbid durumlar?n SB?P grubunda y?ksek olmas? nedeniyle belirgin olarak PSI skorunun bu grupta y?ksek olabilece?ini d???nd?k. Bu bulgu ayr?ca, SB?P'in TGP'ye g?re daha a??r presente olabilece?ini d???nd?rmektedir. CURB-65 de?erlerinin her iki grupta benzer ??kmas?n? ise bu skorlaman?n komorbid durumlar yerine do?rudan hastal???n klinik tablosu ?zerinden de?erlendirme yapmas?ndan kaynaklanabilece?ini d???nd?k.
Kollef ve arkada?lar?n?n yapt??? retrospektif ?ok merkezli bir ?al??mada, toplam 4543 k?lt?r pozitif hastanede yatan pn?moni olgusu incelenmi? (2). Bu ?al??mada, SB?P grubunda en s?k izole edilen etken S. aureus (%46.7) imi?. Bunu s?ras?yla P. aerigunosa (%25.3), Klebsiella spp. (%7.6) takip etmi?tir. TGP grubunda ise, s?ras?yla S. aureus (%25.5), P. aerigunosa (%17.1), S. pneumonia (%16.6), Haemophilus spp. (%16.6) saptanm??. ?spanya'dan Carratala ve arkada?lar?n?n yapm?? oldu?u 727 olguyu i?eren tek merkezli, prospektif ba?ka bir ?al??mada, hem SB?P, hem de TGP grubunda en s?k izole edilen ajan S. pneumonia (s?ras?yla %27.8'e %33.9) imi? (8). Bununla birlikte S. aureus SB?P grubunda TGP'ye g?re istatistiksel olarak anlaml? derecede y?ksek imi? (8). T?rkiye'den yap?lan ?al??mada ise SB?P'li olgular?n %38.9'unda etken patojen saptan?rken, en s?k izole edilen mikroorganizmalar SB?P'de P. aeruginosa ve A. baumannii iken, TGP'de S. pneumonia ve H. influenzae olmu? (9). Bizim ?al??mam?zda ise SB?P'li olgular?n %23.6's?nda etken saptad?k. En s?k izole edilen mikroorganizmalar ise SB?P'te S. pneumonia, A. baumannii, S. aureus (MRSA) iken, TGP'de S. pneumonia, Klebsiella spp., P. aeruginosa ve M. catarrhalis idi.
SB?P grubunda MRSA'n?n y?ksek olmas?n?, bu grupta daha fazla yo?un bak?ma yat?? ve risk fakt?r? olarak kateter uygulanmas? olabilece?ini, yine A.baumannii s?kl???n?n fazla olmas? SB?P grubunda daha fazla ent?basyon uygulanmas? ve yo?un bak?m ?yk?s? olmas?ndan kaynaklanabilece?ini d???nd?rmektedir. ?al??mam?z?, Ta?bakan ve arkada?lar?n?n yapm?? oldu?u ?al??ma ile kar??la?t?rd???m?zda MRSA s?kl???n?n bizim hasta grubumuzda daha fazla oldu?unu tespit ettik. MRSA pn?monisi i?in risk fakt?rlerinden olan hastanede yat?? ?yk?s? olmas? (%80.3'e kar??n %65.3), son 30 g?n i?erisinde hemodiyaliz merkezinde tedavi ?yk?s?n?n (%9.2'ye kar??n %6.1) bulunmas?, bizim ?al??mam?zda Ta?bakan'a g?re daha y?ksek idi. MRSA'n?n daha s?k saptanmas?, bu iki risk fakt?r?n?n bizim ?al??mam?zda daha y?ksek bulunmu? olmas? ile ili?kili olabilir.
?al??mam?zda, etkene y?nelik ampirik antibiyotik tedavilerinin her iki grup i?indeki da??l?m?na bak?ld???nda, SB?P'de en fazla ?nerilen antibiyotik grubu olarak antipseudomonal beta-laktam ? makrolid (%69.7), TGP grubunda ise beta-laktam ? makrolid (%54.6) idi. Uygunsuz ampirik tedavi oran? SB?P grubunda %26.3, TGP grubunda ise %1.7 idi. ?al??mam?zda uygunsuz ampirik tedavi oran? T?rkiye'den yap?lan ?al??ma ile benzerlik g?stermesine kar??n yabanc? literat?rlerle belirgin farkl?l?klar g?stermi?tir. Ta?bakan ve arkada?lar?n?n yapt??? ?al??mada SB?P grubunun %25.8'inde uygunsuz antibiyotik tedavisi ba?lan?rken, TGP olgular?n?n tamam?na uygun tedavi ba?lanm?? (9). Yurtd??? ?al??malara bak?ld???nda SB?P grubunda Shindo ve arkada?lar? %20.8, Jung ve arkada?lar? %37, Carratala ve arkada?lar? %5.6, Park ve arkada?lar?n?n %24.6 olguda uygunsuz tedavi ba?lad?klar? g?r?ld? (8,13,14,15). SB?P ile ilgili tedavi rehberlerinin hen?z tam olu?mamas? ve hekimler aras?nda bilinilirli?inin az olmas? uygunsuz tedavinin SB?P'li grupta y?ksek saptanmas?na yol a?m?? olabilir. Ayr?ca diren?li bakteriyel etkenlerin hastaneler aras?nda farkl? oranlarda saptanmas?, uygunsuz ampirik tedavi oran?n? de?i?tirmi? olabilir.
Taylor ve arkada?lar? hemodiyaliz uygulanan SB?P geli?en hastalarda geni? spektrumlu ile dar spektrumlu antibiyotik tedavisinin kar??la?t?rd??? ?al??mada tedavi ba?ar?s?n?n her iki grupta benzer oldu?u, geni? spektrumlu tedavide yat?? s?resi ve intraven?z tedaviye ba?l? komplikasyonlar?n artt??? g?r?lm?? (16).
Mortalite a??s?ndan ?al??malara bak?ld???nda farkl?l?klar izlenmektedir. ?al??mam?zda 30 g?nl?k mortalite oranlar?na bakt???m?zda, SB?P grubundaki mortalite oran? (%22.4'e %4.2) TGP'den belirgin olarak daha y?ksekti. Carratala ve arkada?lar?n?n yapm?? oldu?u toplam 126 SB?P ve 601 TGP'li olgunun kar??la?t?r?ld??? ?al??mada 30 g?nl?k mortalite oran? SB?P'li hasta grubunda belirgin y?ksek saptanm?? (%10.3'e %4.3; p= 0.007) (8). Ta?bakan ve arkada?lar?n?n yapt??? ?al??mada mortalite oranlar? SB?P grubunda (%34.7'ye kar?? %9) TGP grubundan daha y?ksek bulunmu?tur (9). SB?P'deki mortalite oran?n?, Ta?bakan ve arkada?lar?n?n ?al??mas?na g?re (%22.4'e kar??n %34.7) daha d???k saptad?k. Bizim ?al??mam?zda, S. pneumonia s?k saptanan patojen iken, mortalite ili?kili olabilecek P. aeruginosa'n?n Ta?bakan'?n ?al??mas?nda s?k saptanan patojen olmas? bu sonuca yol a?m?? olabilir. Komorbid durumlardan SVO ?yk?s? de Ta?bakan ve arkada?lar?n?n ?al??mas?nda anlaml? derecede y?ksek saptanm?? olmas?n?n da artm?? mortalite ile ili?kili olabilir. ?al??mam?zda, Carratala ve arkada?lar?n?n yapm?? oldu?u ?al??maya g?re SB?P'li olgularda mortalite oran? (%22.4'e kar??n %10.3) daha y?ksek saptand?. Bunun sebebi, uygunsuz antibiyotik tedavi oran?n?n (%26.3'e kar??n %5.6) bizde daha y?ksek saptanmas? ile ili?kili olabilir. Bir di?er nedende, mortalite ile ili?kili olan gram-negatif basiller (%4) ve S.aureus (%2.4)'un Carratala'n?n ?al??mas?nda d???k oranda saptanm?? olmas? olabilir. ?al??mam?zdaki SB?P mortalite oran?, literat?rdeki bir di?er ?al??ma olan Micek ve arkada?lar?n?n yapt??? ?al??ma ile benzer mortalite oran?na (%22.4'e kar??n %24.6) sahip oldu?u g?rd?k (17). Benzer mortalite oran?, iki ?al??man?n uygunsuz antibiyotik tedavi oran?n?n (%28.3'e kar??n %26.3) birbirine yak?n olmas? ile ili?kili olabilir. Valles ve arkada?lar?n?n TGP, SB?P ve ba????kl??? bask?lanm?? hastalarda geli?en pn?monili hastalar? kar??la?t?rd?klar? 726 hastay? i?eren ?al??mada ba????kl??? bask?lanm?? hastalarda mortalite oran? (%38.6) daha y?ksek olmas?na ra?men SB?P (21.2 %) ve TGP (%18.4) gruplar?nda benzer oranda mortalite geli?ti?i saptanm??t?r (18). T?rkiye'de yap?lan ?ok merkezli ?al??mada da SB?P grubunda mortalite oran? (%8.7 ile %5.7) y?ksek olsada istatistiksel farkl?l?k saptanmam??t?r (10).
?al??mam?zda ortalama hastanede yat?? s?resi SB?P'te 12.7 ? 1.1 g?n, TGP'de ise 7.8 ? 0.5 g?nd? (p <0.05). G?nd?z ve arkada?lar?n?n ?al??mas?nda da SB?P olgular?nda yat?? s?resinin daha uzun oldu?u g?r?lm??t?r (8.6 ? 5.5 ile 7.5 ? 6.1 g?n, p= 0.03). SB?P maliyeti ile ilgili ?lkemizde yap?lan ilk de?erlendirme olan ?al??mam?zda, ortalama yat?? maliyetleri SB?P'te 4150.6 ? 892 TL iken, TGP'de 2078.7 ? 571 TL idi. Hem yat?? s?resi, hem de maliyeti SB?P'te istatistiksel olarak anlaml? y?ksek saptad?k. ABD'den yap?lan hem maliyetin hem de hastanede yat?? s?resinin de?erlendirildi?i bir ?al??mada, toplam 4543 k?lt?r pozitif pn?moni olgusu de?erlendirilmi?. SB?P'li olgular?n ortalama hastanede kal?? s?resi 8.8 g?n, TGP'li olgular?n ise 7.5 g?n imi?. SB?P'li olgular?n hastanede kal?? maliyeti 27.647 USD iken, TGP'lilerin ise 25.218 USD imi?. Hem maliyet, hem de hastanede kal?? s?resi SB?P grubunda istatistiksel olarak anlaml? y?ksek saptanm?? (p< 0.001) (2). Labelle ve arkada?lar?n?n k?lt?r pozitif ve negatif 870 SB?P olgusunu kar??la?t?rd??? ba?ka bir ?al??mada, hastanede kal?? s?resi k?lt?r pozitif ve negatif SB?P'li olgularda s?ras?yla 12.1 ve 6.7 g?n olarak saptanm?? (16). K?lt?r pozitifli grupta hastanede kal?? s?resi istatistiksel olarak anlaml? y?ksek imi? (p< 0.001). T?rkiye'de yap?lan ?al??mada hastanede yat?? s?resi SB?P'de TGP'ye g?re (14.4 ? 11.4'e kar??n 10.7 ? 7.9) y?ksek saptanm??t?r (9). Ewig ve arkada?lar?n?n CAPNETZ veri taban?nda yer alan TGP ile SB?P hastalar?n? prospektif olarak kar??la?t?rd?klar? ?al??mada hastal?k a??rl???n?n SB?P hastalar?nda daha fazla oldu?u g?r?lm?? (19). Gruplar aras?nda benzer oranda mekanik ventilasyon ihtiyac? oldu?u, etiyolojide her ki grupta en s?k patojenin S.pneumonia olmas?na ra?men k?sa ve uzun d?nem mortalitenin SB?P grubunda belirgin y?ksek oldu?u (%26.6'ya %7.2 ve %43.8'e %14.6) saptanm??t?r. Polverino ve arkada?lar?n?n ?spanya'da yapt?klar? ?al??mada SB?P ve TGP gruplar?nda benzer etiyolojik ajan (SB?P ve TGP: S. pneumoniae: %51 ile %55; vir?s: %22 ile %12; Legionella: %4 ile %9; gram-negatif basil: %5 ile %4; P. aeruginosa: %4 ile %1) saptanm?? (20). SB?P grubunda mortalite oran?nda (1 ayl?k: SB?P, %12; TGP %5; 1 y?ll?k: SB?P, %24; TGP, %9), hastanede yat?? s?resinde (9 ile 7 g?n), bir ayl?k tedavi ba?ar?s?zl??? (%5.5 ile %1.5) ve hastaneye tekrar ba?vuruda (%18 ile %11) daha y?ksek oldu?u g?r?lm??t?r (p< 0.005).
?al??mam?z?n retrospektif, tek merkez verilerinin incelenmi? olmas? ve az say?da hasta grubunda yap?lm?? olmas? temel k?s?tl?l?klar?d?r. Bu nedenle ?ok merkezli geni? hasta grubunu i?eren ?al??malara ihtiya? vard?r.
Sonu? olarak, SB?P'li hastalar?n hasta ?zellikleri, komorbid durumlar?, etken mikroorganizmalar?, yat?? s?releri, maliyetleri ve prognozlar? TGP grubundan farkl?d?r. Bu nedenle pn?moni tan?s? konulan hastalar SB?P risk fakt?rleri a??s?ndan sorgulanmal? ve ampirik antibiyotik tedavisi ba?lan?rken geni? spektrumlu (diren?li mikroorganizmalar? kapsayacak ?ekilde) antibiyotikler tercih edilmelidir.
?IKAR ?ATI?MASI
Bildirilmemi?tir.
KAYNAKLAR
- American Thoracic Society; Infectious Diseases Society of America. Guidelines for the management of adults with hospital-acquired, ventilator-associated and health care associated pneumonia. Am J Respir Crit Care Med 2005;171:388-416.
- Kollef MH, Shorr A, Tabak YP, Gupta V, Liu LZ, Johannes RS. Epidemiology and outcomes of health-care-associated pneumonia: results from a large US database of culture-positive pneumonia. Chest 2005;128:3854-62.
- Restrepo MI, Anzueto A. The role of gram-negative bacteria in healthcare associated pneumonia. Semin Respir Crit Care Med 2009;30:61-6. doi: 10.1055/s-0028-1119810.
- Shorr AF, Zilberberg MD, Micek ST, Kollef MH. Prediction of infection due to antibiotic-resistant bacteria by select risk factors for health care-associated pneumonia. Arch Intern Med 2008;168:2205-10. doi:10.1001/archinte.168.20. 2205.
- Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med 1997;336:243-50.
- Lim WS, van der Eerden MM, Laing R, Boersma WG, Karalus N, Town GI, et al. Defining community acquired pneumonia severity on presentation tohospital: an international derivation and validation study. Thorax 2003;58:377-82.
- Watanabe M, Kato K, Takeda K, Konishi T, Kurai J, Tatsukawa T, et al. Difference of health-care associated pneumonia between large hospitals and small hospitals in Japan. J Med Invest 2011;58:67-74.
- Carratala J, Mykietiuk A, Fernandez-Sabe N, Su?rez C, Dorca J, Verdaguer R, et al. Health care-associated pneumonia requiring hospital admission: epidemiology, antibiotic therapy and clinical out comes. Arch Intern Med 2007;167:1393-9.
- Ta?bakan MS, Bacako?lu F, Ba?o?lu ?K, G?rg?n A, Ba?ar?k B, Citim Tuncel S, et al. Sa?l?k bak?m? ile ili?kili pn?moni ve toplum k?kenli pn?moni tan?lar? ile hastanede yatan olgular?n kar??la?t?r?lmas?. Tuberk Toraks 2011;59:348-54.
- G?nd?z C, Ta?bakan S, Say?ner A, Sakar Coskun A, Durmaz F, Cilli A, et al. Comparison of health care associated pneumonia and community acquired pneumonia in Turkish Thoracic Society pneumonia database. ERJ 2014;44(Suppl 58):S2524.
- Micek ST, Kollef KE, Reiceley RM, Roubinian N, Kollef MH. Health care associated pneumonia and community-acquired pneumonia: a single-center experience. Antimicrob Agents Chemother 2007;51:3568-73.
- Venditti M, Falcone M, Corrao S. Licata G, Serra P. Outcomes of patients hospitalized with community-acquired, health care-associated and hospital-acquired pneumonia. Ann Intern Med 2009;150:19-26.
- Jung JY, Park MS, Kim YS, Park BY, Kim SK, Chang J, et al. Healthcare-associated pneumonia among hospitalized patients in a Korean tertiary hospital. BMC Infectious Dis 2011;11:61. doi: 10.1186/1471-2334-11-61.
- Shindo Y, Sato S, Maruyama E, Ohashi T, Ogawa M, Hashimoto N, et al. Health-care-associated pneumonia among hospitalized patients in a Japanese community hospital. Chest 2009;135:633-40. doi: 10.1378/chest.08-1357.
- Park HK, Song JU, Um SW, Koh WJ, Sun GY, Chung MP, et al. Clinical characteristics of health care-associated pneumonia in a Korean teaching hospital. Respir Med 2010;104:1729-35. doi: 10.1016/j.rmed.2010.06.009.
- Taylor SP, Taylor BT. Health care-associated pneumonia in haemodialysis patients: clinical outcomes in patients treated with narrow versus broad spectrum antibiotic therapy. Respirology 2013;18:364-8.
- Labelle AJ, Arnold H, Reichley RM, Micek ST, Kollef MH. A comparison of culture-positive and culture-negative health care-associated pneumonia. Chest 2009;137:1130-7. doi: 10.1378/chest.09-1652.
- Fine MJ, Auble TE, Yealy DM, Hanusa BH, Weissfeld LA, Singer DE, et al. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med 1997;336:243-50.
- Polverino E, Torres A, Menendez R, Cill?niz C, Valles JM, Capelastegui A, et al. Microbial aetiology of health care associated pneumonia in Spain: a prospective, multicentre, case-control study. Thorax 2013;68:1007-14.
- Valles J, Martin-Loeches I, Torres A, Diaz E, Seijas I, L?pez MJ, et al. Epidemiology, antibiotic therapy and clinical out comes of health care-associated pneumonia in critically ill patients: a Spanish cohort study. Intensive Care Med 2014;40:572-81. doi: 10.1007/s00134-014-3239-2.
Yaz??ma Adresi (Address for Correspondence)
Dr. Burcu KARABO?A
A?r? Devlet Hastanesi, G???s Hastal?klar? Klini?i,
A?RI - TURKEY
e-mail: burcuclnk@yahoo.com