RESEARCH ARTICLE
Doi: 10.5578/tt.8562
Tuberk Toraks 2015;63(1):13-21

Pulmoner embolide yanl?? tan? ve sebepleri
Ahmet ?LVAN1, Mehmet ?EL?KDEM?R2, C?neyt AYRIK3, Eylem Sercan ?ZG?R1, Seyran BOZKURT3, ?brahim ?EV?K3,
?brahim TOKER4
1 Mersin ?niversitesi T?p Fak?ltesi, G???s Hastal?klar? Anabilim Dal?, Mersin, T?rkiye
1 Department of Chest Disease, Faculty of Medicine, Mersin University, Mersin, Turkey
2 Edirne Devlet Hastanesi, Acil Servis, Edirne, T?rkiye
2 Department of Emergency Service, Edirne State Hospital, Edirne, Turkey
3 Mersin ?niversitesi T?p Fak?ltesi, Acil Anabilim Dal?, Mersin, T?rkiye
3 Department of Emergency, Faculty of Medicine, Mersin University, Mersin, Turkey
4 ?zmir Tepecik E?itim ve Ara?t?rma Hastanesi, Acil Anabilim Dal?, ?zmir, T?rkiye
4 Department of Emergency, Izmir Tepecik Training and Research Hospital, Izmir, Turkey
?ZET
Pulmoner embolide yanl?? tan? ve sebepleri
Giri?: Pulmoner tromboembolide (PTE) zaman?nda do?ru tan? konularak erken tedavinin ba?lanmas? hayati ?neme sahiptir. Tan? ve tedavi gecikmesi mortaliteyi ?nemli oranda art?ran en ?nemli nedenler olarak bilinmektedir. Bu nedenle bu ?al??mada yanl?? tan? alan ve sonras?nda PTE tan?s? konulan hastalar?n demografik ve klinik verilerinin incelenmesi, yanl?? tan? almay? etkileyen fakt?rlerin ortaya ??kar?lmas? ama?lanm??t?r.
Materyal ve Metod: G???s hastal?klar? klini?ine Ocak 2007-Ocak 2012 tarihleri aras?nda pulmoner emboli tan?s? ile acil servisten yat?? verilen 100 PTE olgusunun dosyas? retrospektif olarak de?erlendirildi. ?lk ba?vuruda PTE d???nda tan? alanlar yanl?? tan? alan grup (YTAG, n= 26), PTE tan?s? alanlar do?ru tan? alan grup (DTAG, n= 74) olarak s?n?fland?r?ld?. Olgular?n demografik ?zellikleri, risk fakt?rleri, klinik ve laboratuvar bulgular? incelendi. Sonu?lar uygun istatistiksel y?ntemlerle de?erlendirildi.
Bulgular: ?ki grup aras?nda fizik muayene ve laboratuvar bulgular? a??s?ndan anlaml? bir fark bulunmad?. Tan? alma s?resi bir haftadan fazla olan olgularda yanl?? tan? oran? fazla bulundu (p= 0.002). PTE?ye ait herhangi bir risk fakt?r? olmayan olgularda yanl?? tan? oran? fazla bulundu (p= 0.017). Kalp hastal??? olan olgularda ise yanl?? tan? oran? daha az bulundu (p= 0.033). Bu olgular? Geneva risk s?n?flamas?na g?re de?erlendirdi?imizde, klinik olas?l?k artt?k?a yanl?? tan?n?n azald??? g?zlemlendi (p= 0.011).
Sonu?: Geneva risk s?n?flamas?na g?re d???k risk s?n?f?nda olanlarda, ?ikayetlerin ba?lama s?resi bir haftadan fazla olanlarda, PTE?ye ait herhangi bir risk fakt?r? ve kalp hastal??? olmayan olgularda yanl?? tan? oran? anlaml? olarak fazla bulundu. Bu parametrelere dikkat edilmesinin PTE?de yanl?? tan?lar? azaltabilece?i d???n?ld?.
Anahtar kelimeler: Klinik olas?l?k, PTE, risk fakt?r?, yanl?? tan?
SUMMARY
Misdiagnosis of pulmonary embolism and causes
Introduction: Pulmonary thromboembolism (PTE) is not only one of the prevelant diseases with a high mortality risk but also has a high ratio of delayed diagnosis and misdiagnosis. In this study, it was aimed to determine the demographical characteristics, risk factors, clinical and laboratory findings of the patients that were diagnosed as PTE at their first hospital visit and of the PE patients who were misdiagnosed at their first admission. We aimed to investigate the factors which can leads to misdiagnosis of PE, and to determine the ways to avoid misdiagnosis.
Materials and Methods: One hundred PTE patients who were admitted to University Hospital between the dates January 2007-December 2011 were included in the study. Clinical and laboratory findings of these patients were evaluated. Among these patients, 26 were misdiagnosed at their first admission but diagnosed accurately (as PTE) in our hospital and 74 were diagnosed accurately. Two groups were compared with respect to various data of the patients clinical and demographical characteristics.
Results: Between the two groups, there was no difference in terms of physical examination and laboratory findings. The patients with the symptoms onset was over a week ago had a higher misdiagnosis rate (p= 0.002). The patients with no risk of PTE had a higher misdiagnosis rate (p= 0.017). Misdiagnosis rate of the patients with cardiac diseases was lower (p= 0.033) According to Geneva risk score, we observed that the misdiagnosis risk was reduced in the patients with higher clinical probability (p= 0.011).
Conclusion: In conclusion, misdiagnosis rate was found to be statistically significant in the patients with low score according to the Geneva risk classification, and whose pre-diagnosis period lasted for more than a week and with no risk factors of PTE or cardiac diseases. We are in the opinion that considering these parameters will help to reduce in misdiagnosis of pulmonary embolism cases.
Key words: Clinic probability, misdiagnosis, PTE, risk factor
Geli? Tarihi/Received: 08.03.2014 • Kabul Edili? Tarihi/Accepted: 12.12.2014
G?R??
Pulmoner tromboemboli (PTE) p?ht? veya p?ht?lar?n sistemik derin venlerden pulmoner vask?ler yata?a g???n? ifade eden s?k g?r?len, tan?s?nda zorlan?lan, mortalitesi y?ksek bir hastal?kt?r (1,2). PTE hastalar?n?n 2/3'?nde do?ru tan? konulamad???, bu hastalarda mortalite oran?n?n %30'a kadar ula?abildi?i, tan? do?ru olarak konulup, uygun profilaksi/tedavi yap?lan olgularda ise mortalitenin %3'e kadar d??t??? bildirilmi?tir (3,4). PTE'ye ait semptom ve i?aretlerin silik olmas?, ani ?l?m g?r?len, otopsiye kadar tan? konulamayan hastalar?n varl???, te?his ve mortalite oranlar?n?n tam olarak belirlenememesine neden olmaktad?r (5).
PTE, asemptomatik olgulardan ba?lay?p ani ?l?mle sonu?lanan olgulara kadar geni? bir yelpazede kar??m?za ??kabilir. Hastan?n klini?inin olu?umunda: t?kanan pulmoner arter yata??n?n geni?li?i, embolinin akci?erde olu?turaca?? sekonder de?i?iklikler, hastan?n kardiyopulmoner fonksiyonel kapasitesi gibi fakt?rler rol al?r (6). PTE'nin kendine ait ?zel bir semptom ve bulgusu yoktur (7). PTE?de ate?, nefes darl???, g???s a?r?s?, ?ks?r?k, akci?erde raller, wheezing, plevral ef?zyon gibi bir?ok hastal?kta g?zlenen semptom ve bulgulara rastlanabilir (8).
PTE olgular?n ?o?unda hastal??a e?lik eden bulgu ve semptomlar?n silik olmas?, ay?r?c? tan? spektrumunun geni? olmas? ve bu spekturumda yer alan bir?ok hastal???n toplumda s?k kar??la??lan ve ?ncelikle akla getirilen hastal?klar olmalar? nedeniyle, PTE tan?s?nda gecikmeye ve yanl?? tan? almaya yol a?t??? d???n?lmektedir (9). PTE'de erken tan? ve tedavinin ?neminden dolay? risk s?n?flamalar? geli?tirilmi?tir (10).
?al??mam?zda, PTE tan?s? yanl?? tan? nedeniyle geciken hastalar?n demografik ve klinik ?zelliklerinin incelenmesini ve yanl?? tan? almay? etkileyen fakt?rlerin ortaya ??kar?lmas?n? ama?lad?k.
MATERYAL ve METOD
?al??mam?z i?in yerel Etik Kurul'dan 12 Ocak 2012 tarih ve 2012/53 numaral? kararla onay al?nd?.
?al??mam?za Ocak 2007-Ocak 2012 tarihleri aras?nda, t?p fak?ltesi hastanesinde acil serviste pulmoner emboliye y?nelik ?ekilen bilgisayarl? toraks tomografisi veya ventilasyon perf?zyon sintigrafisi ile PTE tan?s? alan ve hastanenin elektronik online bilgi sistemine bu tan?n?n (ICD I26-pulmoner emboli) girildi?i toplam 100 olgu dahil edildi. Hasta dosyalar? retrospektif olarak incelendi. Birden fazla yat??? olan olgular?n ilk yat?? bilgileri esas al?nd?. Her iki olgu grubuna 18 ya??ndan b?y?k hastalar dahil edildi. D?? merkezde veya hastanemizde ilk ba?vuruda PTE d???nda tan? alanlar yanl?? tan? alan grup (YTAG), ilk ba?vuruda PTE tan?s? alanlar do?ru tan? alan grup (DTAG) olarak s?n?fland?r?ld?.
Kronik obstr?ktif akci?er hastal??? (KOAH), ast?m, hipertansiyon, diabetes mellitus, serebrovask?ler hastal?k, atriyal fibrilasyon, kalp kapak hastal?klar?, kanser gibi komorbid hastal?klar? olanlar kaydedildi. T?m olgular edinsel risk fakt?r? olan ve olmayan olarak kategorize edildi. PTE'ye zemin haz?rlayan travma, cerrahi, ileri ya?, gebelik, oral kontraseptif, hormon tedavisi, obezite, kemoterapi al?m?, inme, ge?irilmi? derin ven trombozu (DVT) ve PTE ataklar? gibi edinsel risk fakt?rleri kaydedildi. Risk fakt?r? say?lan ileri ya? s?n?r? 65 olarak kabul edildi (4).
Anamnez bilgilerinden ?zellikle nefes darl???, hemoptizi, g???s a?r?s?, ?arp?nt?, ate?, bacaklarda a?r? ?i?lik ve bay?lma ?ikayetleri olup olmad??? belirlendi. Fizik muayene bulgular?ndan takipne, ta?ikardi, ate?, hipotansiyon, wheezing, ral, ronk?s, atriyal fibrilasyon, DVT muayene bulgular? varl??? kaydedildi. Olgulardan al?nan kan ?rnekleri sonucu elde edilen hemogram, troponin, D-dimer, kan gaz?, C-reaktif protein (CRP) de?erlendirildi. Olgular?n Wells (11) ve Geneva (12) kriterleri klinik olas?l?k skorlar?, spiral BT ve alt ekstremite ven?z doppler bulgular? kaydedildi. ?ikayetlerin ba?lamas?ndan, PTE tan?s? konuncaya kadar ge?en s?re tan? alma s?resi olarak kabul edildi.
Pulmoner embolinin klinik a??rl??? masif ve masif olmayan emboli olarak iki grupta incelendi. Sa? ventrik?l hipokinezisi, akinezisi ve dilatasyonu veya interventrik?ler septal anormal hareket varl??? ile birlikte hipotansiyon veya senkop varl??? ?masif emboli? olarak tan?mland?.
?al??mam?zda, DTAG ve YTAG olgular?n?n demografik ve klinik ?zellikleri kar??la?t?r?larak pulmoner emboli tan?s?n?n atlanmas?na neden olabilecek durumlar ve bu hastalar?n k?sa d?nem prognozu ara?t?r?ld?.
?statistiksel Y?ntem
Veriler SPSS 11.5 paket program?na girildikten sonra s?rekli ?l??mlere ait normallik kontrolleri Shapiro-Wilk testiyle test edilmi? ve sadece ya? de?i?keninin normal da??ld??? g?zlenmi?tir.
T?m sosyodemografik ?zelliklere ait tan?mlay?c? istatistikler (say? ve y?zde) verilmi?tir. YTAG ile DTAG aras?nda ya? ortalamalar? bak?m?ndan farkl?l?k i?in Student t-testi; tan? alma s?resi, beyaz k?re, CRP gibi de?erleri kar??la?t?rmalar i?in ise Mann-Whitney U testi kullan?lm??t?r.
Tan?mlay?c? istatistikler olarak minimum, maksimum, ortalama, standart sapma, medyan ve %25-75 y?zdelik de?erleri verilmi?tir. Kategorik de?i?kenlerle YTAG ve DTAG aras?ndaki farkl?l?klar i?in ise ki-kare ve Likelihood ratio ki-kare testleri kullan?lm??t?r. Anlaml?l?k seviyesi olarak p< 0.05 al?nm??t?r.
BULGULAR
?al??maya Ocak 2007-Ocak 2012 tarihleri aras?nda, acil servisten PTE tan?s?yla g???s hastal?klar? klini?ine yat?? yap?lan 100 olgu dahil edildi. ?al??maya dahil edilen 100 olgunun 26's? YTAG'da idi. Yanl?? tan? alan olgular?n ald?klar? yanl?? tan?lar Tablo 1'de verildi. Pn?moni %19.2 oranla en s?k konulan yanl?? tan? olarak saptand?.
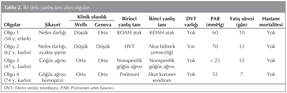
YTAG'daki 26 olgudan 4'? ikinci kez yanl?? tan? alm??t?r (Tablo 2). Bu olgulara ???nc? ba?vurular?nda pulmoner emboli tan?s? konmu?tur.
Hastalar?n demografik ve klinik ?zellikleri Tablo 3'te verildi. Ortalama ya? DTAG'da, YTAG'a g?re daha y?ksek bulundu (p= 0.07). ?ikayetlerin ba?lamas?ndan, PTE tan?s? al?ncaya kadar ge?en s?re (tan? konma s?resi) ortalama 11.9 ? 22.6 g?n olarak saptand?. DTAG'da bu s?re 8.8 g?n, YTAG?da ise 20.5 g?n olarak saptand? ve aradaki bu fark istatistiksel olarak anlaml? bulundu (p= 0.002) (?ekil 1). ?ikayetlerin ba?lang?c?ndan tan? konuncaya kadar ge?en s?renin 72 (%72) olguda 0-7 g?n, 28 (%28) olguda 8-120 g?n aras?nda oldu?u saptand?.
Wells ve Geneva skorlama sistemine g?re klinik olas?l?k skorlar? belirlendi. Geneva skorlama sistemine g?re y?ksek klinik olas?l?k saptanan ve yanl?? tan? alan hi? olgu yokken Wells skorlama sistemine g?re y?ksek klinik olas?l?k saptanan ve yanl?? tan? alan sadece bir olgu vard?. Geneva skorlama sistemine g?re d???k klinik olas?l?k saptanan 14 olgunun %50 (7 olgu)'si yanl?? tan? al?rken, Wells skorlama sistemine g?re d???k klinik olas?l?k saptanan 23 olgunun %30.4 (7 olgu)'? yanl?? tan? alm??t?r. Olgular? Geneva risk s?n?flamas?na g?re de?erlendirdi?imizde, klinik olas?l?k artt?k?a yanl?? tan?n?n azald??? g?zlemlendi (p= 0.011).
Toplam 11 olguda ?l?m geli?ti. ?l?m geli?en 11 olgu i?erisinden 2 olgu, hem Wells hem Geneva skorlamas?nda d???k risk grubunda iken hem Wells hem Geneva skorlamas?na g?re y?ksek risk grubunda hasta yoktu.
Kalp hastal???na sahip 12 hastaya pulmoner emboli tan?s? ilk ba?vuruda konmu?tu ve bu hastalar?n hepsi DTAG idi, iki grup aras?ndaki fark istatistiksel olarak anlaml? bulundu (p= 0.033).
Hastalar?n semptom ve bulgular? Tablo 4'te ?zetlendi. En s?k saptanan ?ikayet nefes darl???, en s?k saptanan bulgu ise ta?ikardi idi. G???s a?r?s?, nefes darl??? ve hemoptizi ??l?s?n?n birlikteli?i olgular?n %5'inde saptand?. DTAG ve YTAG'da olgular?n semptom ve bulgular? incelendi?inde, iki grup aras?nda istatistiksel olarak anlaml? bir fark saptanmad? (Tablo 4).
Olgular?n 52?sinde akci?er dinleme bulgusu yoktu. Bu 52 olgunun 14'?ne yanl?? tan? konmu?tu. ?al??mam?zda akci?er dinleme bulgusu olmayan ayn? zamanda kan gaz?nda hipoksisi olan 16 olgu vard?. Bu grup incelendi?inde ?? olgunun yanl?? tan? ald???n? g?rd?k. ?al??mam?zda akci?er dinleme bulgusu olmayan ayn? zamanda DVT muayene bulgusu olan 16 olgu vard?. Bu grup incelendi?inde iki olgunun yanl?? tan? ald??? saptand?.
Olgular?n 77'sinin kan gaz? sonucuna ula??ld?. Yetmi? yedi olgunun 44'?nde hipoksemi bulundu. Yanl?? tan? alan 18 olgunun 8'inde hipoksemi mevcuttu.
Olgular?n 79'unun EKO sonucuna ula??ld?. Yetmi? dokuz olgunun 20'sinde PAB normal (25 mmHg ve alt?nda), 54'?nde PAB y?ksek bulundu. Yanl?? tan? alan 19 olgunun 15'inde tan? an?nda PAB y?ksek bulundu. ?len 11 olgudan yedisine EKO yap?lm??t?. Olgular?n 2'sinde PAB normal, 5'inde ise PAB y?ksek bulundu.
Toplam 17 (%17) olguya trombolitik uygulanm??t?. Trombolitik uygulanan olgular?n 13'?n?n DTAG?da, d?rd?n?n YTAG?da oldu?u g?r?ld?. ?len 11 olgunun ???ne trombolitik uygulanm??t?.
DTAG?daki 74 olgunun 65?inde risk fakt?r? varken, 9 olguda risk fakt?r? yoktu. YTAG?daki 26 olgunun 17?sinde risk fakt?r? varken, 9 olguda risk fakt?r? yoktu (p= 0.017) (?ekil 2).
TARTI?MA
Bu ?al??mada temel olarak PTE'de yanl?? tan? almay? etkileyen fakt?rler ara?t?r?lm?? ve baz? demografik, klinik ve laboratuvar ?zelliklerle yanl?? tan?n?n ili?kisi de?erlendirilmi?tir. Ge? ba?vurularda, risk fakt?r? olmayanlarda, Geneva risk s?n?flamas?nda d???k risk saptananlarda ve kalp hastal??? olmayanlarda yanl?? tan? oranlar? fazla bulunmu?tur.
Liang ve arkada?lar?n?n 2009 y?l?nda ?in'de yapt??? bir ?al??mada PTE'de yanl?? tan? sebeplerinin, PTE klini?inin atipik olmas?, klinisyenlerin PTE?ye ait risk fakt?rleri hakk?nda fark?ndal?klar?n?n az, akci?er grafisi ve EKG'ye ba??ml?l?klar?n?n fazla olmas?na ba?l? oldu?u g?sterilmi?tir (13). Tudela ve arkada?lar?n?n ?spanya'da yapt??? ?al??mada PTE tan?s?n?n en ?ok kalp yetmezli?i ve pn?m?ni tan?lar? ile kar??t??? g?sterilmi?tir (14). Piotr ve arkada?lar?n?n yapt??? bir ?al??mada PTE olgular?n?n %33'?nde akut koroner sendrom d???nd?recek g???s a?r?s?, y?kselmi? troponin seviyeleri ve EKG de?i?ikliklerinin oldu?unu saptam??t?r (15). Alonso ve arkada?lar?n?n 2010 y?l?nda yapt?klar? 375 ki?ilik bir ?al??mada yanl?? tan? oran? %50 bulunmu?tur. ?lk olarak yanl?? tan? alan daha sonra PTE tan?s? konulan 187 hastan?n ilk tan?lar?n?n %35 bron?it, %13 pn?m?ni (toplamda %48 solunum yolu infeksiyonu), %31 kalp yetmezli?i, %8 KOAH atak, %10 di?er tan?lar? oldu?u g?r?lm??t?r (4). Bir di?er ?al??mada bu oran %33.5'tir (16). Bizim ?al??mam?zda yanl?? tan? oran? %26'd?r. %19 pn?m?ni, %15 DVT, %11 akut koroner sendrom, %11 nonspesifik g???s a?r?s?, %5 nonspesifik nefes darl???, %5 pulmoner hipertansiyon etyoloji ara?t?r?lmas?, %3 ast?m atak, %3 KOAH atak, %3 kalp yetmezli?i, %3 t?berk?loz, %3 akci?erde kitle, %3 epilepsi -vazavagal senkop, %3 idrar yolu infeksiyonu tan?s? oldu?u g?r?lm??t?r.
PTE s?kl???n?n, ya?la do?rusal ?ekilde artt???n? g?steren ?al??malar vard?r. PTE s?kl??? 40'l? ya?larda artmaya ba?lar 50-65?li ya?larda pik yapar ve 80'li ya?lardan sonra azalmaya ba?lar. Bu azalman?n ileri ya?larda do?ru tan? koymadaki g??l?kten kaynakland??? belirtilmektedir. ??nk? ya?l?larda g???s a?r?s?, nefes darl??? gibi uyar?c? PTE semptomlar? bulunmayabilir veya atipik klinik prezantasyon sergileyebilir (17,18). Bizim ?al??mam?zda 80 ya? ve ?st? olgular t?m olgular?n %8'ini, 40 ya? ve alt? olgular t?m olgular?n %14'?n? olu?turuyordu. Yanl?? tan? alan hastalar?n %19.2 (5 ki?i)'si 40 ya??n alt?ndayd? ve 80 ya? ve ?st?nde yanl?? tan? alan olgu hi? yoktu.
Alonso ve arkada?lar? yapt??? bir ?al??mada 65 ya? ve ?zerinde olman?n PTE hastalar?nda yanl?? tan?y? art?rd???n? g?stermi?tir (4). Bizim ?al??mam?zda 65 ya? ve ?zeri hastalar?n istatistiksel olarak anlaml?l?k s?n?r?na yak?n yanl?? tan? ald?klar?n? g?rd?k (p= 0.059).
PTE akut ve acil m?dahale edilmesi gereken bir hastal?k olarak d???n?lmesine ra?men, gecikmi? ba?vurular olduk?a yayg?nd?r. Eliot ve arkada?lar?n?n yapt??? ?al??mada hastalar?n sadece %31.6?s?n?n semptom ba?lang?c?ndan sonraki ilk 24 saat i?inde, %30.4'?n?n ise semptom ba?lang?c?ndan sonraki ilk bir hafta i?inde hastaneye ba?vurduklar? g?sterilmi?tir (19). Ayn? konuda ?talya'da 755 olguyla yap?lm?? bir ?al??mada olgular?n %68'inin ilk 7 g?nde, %23'?n?n 7-30 g?nde, %9'unun ise 30 g?nden sonra tan? ald??? bildirilmi?tir (17). T?rkiye verisi olarak Ozsu ve arkada?lar? retrospektif olarak 408 hastan?n verisini de?erlendirmi? ve ortalama tan? alma zaman?n? 6.95 ? 8.5 g?n olarak bulmu?lard?r (20). Zhonghua ve arkada?lar?n?n ?in'de yapt?klar? bir ?al??mada yanl?? tan? alan PTE'li hastalarda en uzun tan? alma s?resini 16 y?l, ortalama tan? alma s?resini 1.86 y?l olarak belirlemi?lerdir (21). Alonso ve arkada?lar? PTE?de ge? ba?vuran hastalar?n (bir haftadan sonra) yanl?? tan? ald?klar?n? g?stermi?tir. Bu ?al??mada ilk hafta tan? alma oran?n?n %72 oldu?unu, tan? alma s?releri erken (bir hafta i?inde) ve ge? (bir haftadan sonra) olarak de?erlendirdi?imiz istatistiksel analizde tan? alma s?releri ge? olan olgular?n daha ?ok yanl?? tan? ald?klar?n? tespit ettik (p= 0.002).
Bir?ok hastada PTE'nin asemptomatik oldu?unu belirleyen ara?t?rmalar mevcuttur. Asemptomatik PTE'lerin laboratuvar ve otopsi analizleri yeterince yap?lmad???ndan ger?ek insidans?n tespiti m?mk?n olamamaktad?r. Stein ve arkada?lar?n?n %12 kadar olgunun asemptomatik seyretti?ini belirtmi?tir (22). Bizim ?al??mam?zda asemptomatik seyreden olgu say?s? 5 (%5) olarak bulundu. Bu hastalar?n tamam?n?n onkolojik takip s?ras?nda mevcut t?m?rlerin akci?ere yay?l?m?n? tespit etmek i?in ?ekilen toraks bilgisayarl? tomografide pulmoner arterlerinde trombus saptanmas? ?zerine, PTE tan?s? ald??? g?zlemlendi.
PTE?de ?ok ?nemli oldu?u d???n?len g???s a?r?s?, nefes darl???, hemoptizi ??l?s?n?n birlikteli?inin asl?nda ?ok az g?r?ld??? bildirilmi? ve bunlar?n olmamas?n?n tan? atlanmas?na sebep oldu?u g?sterilmi?tir (5). Bizim ?al??mam?zda bu ?? semptomun olgular?n sadece %5'inde g?r?ld??? saptand?.
PTE'de g?r?len semptomlar i?in nefes darl??? %46.7-85.3, g???s a?r?s? %72.2-82.4, hemoptizi %26.5-58.8 aras?nda oranlar verilmektedir. Genel olarak PTE olgular?nda nefes darl??? ve g???s a?r?s? en s?k g?r?len semptomlard?r (12,23,24,25). Bizim ?al??mam?zdaki olgularda da bu iki semptom literat?rle uyumlu olarak ilk s?ralarda yer alm??t?r (s?ras?yla %78 ve %30). Hemoptizi ise bizim ?al??mam?zda %11 oran?nda g?zlenmi?tir.
Alonso ve arkada?lar?n?n yapt??? bir ?al??mada senkop ve ani ba?layan nefes darl??? varl???nda PTE'de yanl?? tan? oran?n?n istatistiksel olarak az oldu?u g?sterilmi?tir (4). Bizim ?al??mam?zda senkop ile yanl?? tan? aras?nda bir ili?ki saptanmazken, ani ba?layan nefes darl??? ?ikayeti olan hi?bir hastaya yanl?? tan? konulmad??? saptand?.
DVT semptomlar?, hastalar?n yar?s?ndan daha az?nda mevcuttur (26). Nitekim bizim ?al??mam?zda olgular?n sadece %23'?nde ba?vuru an?nda DVT semptomlar? vard?. Alonso ve arkada?lar?n?n yapt??? bir ?al??mada ?nceki kalp hastal??? ve DVT ?yk?s? varl??? ile yanl?? tan? aras?nda bir ili?ki saptanamazken ?talya'da yap?lan bir ?al??mada DVT ?yk?s? varl??? PTE yanl?? tan?y? engelleyen tek veri olmu?tur (4). Bizim ?al??mam?zda DVT ?yk?s?n?n yanl?? tan?y? ?nledi?ine dair bir veri yoktur.
PTE'de klinik olas?l?k de?erlendirmesi tan?ya yard?mc?d?r. Ancak tek ba??na yeterli de?ildir (11). Wells skorlama sistemine g?re d???k klinik olas?l?k verilen 23 hastada PTE saptan?rken, Geneva skorlama sistemine g?re d???k klinik olas?l?k verilen 14 hastada PTE saptand?. Bu hastalar yap?lan di?er tetkikler sonucu PTE kabul edilmi?lerdi. Wells skorlama sistemine g?re y?ksek klinik olas?l?k verilen bir hasta YTAG'da yer al?rken, Geneva skorlama sistemine g?re y?ksek klinik olas?l?k verilen hi?bir hasta YTAG'da de?ildi. Bu nedenle klinik skorlaman?n yap?lmas? gerekti?i ve ?zellikle y?ksek olas?l?kl? klinik skorlamas? olan hastalar?n, PTE y?n?nden dikkatle ara?t?r?lmas? gerekti?i d???n?ld?.
Bizim ?al??mam?zda literat?rle uyumlu olarak olgular?n %18?inde herhangi bir risk fakt?r? tespit edilemezken, kalan %82 olguda en az bir risk fakt?r? belirlenmi?tir. Yap?lan ?al??mada ya?? da kazan?lm?? risk fakt?rleri aras?nda al?rsak en s?k tespit edilen risk fakt?r? %35 ile ileri ya? (65 ya? ve ?zeri) ve ikinci s?kl?kla %28.6 ile ge?irilmi? operasyon ?yk?s? yer ald?. Bu bulgular K?ral ve arkada?lar?n?n ?al??mas?yla benzerdir (27).
Oral kontraseptifler ve hormon replasman tedavileri PTE riskini ?? kat art?r?r. ?i?manl?k da (beden kitle indeksi > 30 kg/m2) s?k?a rastlanabilen bir ba?ka risk fakt?r?d?r (28). Bu ?al??mada iki hastada oral kontraseptif kullan?m?na ba?l? ve bir hasta da obeziteye ba?l? PTE oldu?u d???n?ld?.
?mmobilite ba?ta olmak ?zere konjestif kalp yetmezli?i, sigara i?imi, ileri ya? ve kortikosteroid kullan?m?; KOAH'l? hastalarda PTE riskini art?rmaktad?r. Postmortem ?al??malarda KOAH'l? hastalarda PTE s?kl???n?n san?ld???ndan daha fazla (%28-51) oldu?u bildirilmektedir (29). ?al??mam?zda olgular?n %4'?nde komorbid hastal?k olarak KOAH mevcuttu. KOAH atak nedenleri aras?nda pulmoner emboli de yer almaktad?r. ?ki defa KOAH atak tan?s? al?p pulmoner emboli tan?s? atlanan bir hastan?n KOAH atak nedeninin pulmoner emboli olabilece?i ve atak nedeninin g?zden ka??r?ld??? d???n?ld?.
Neoplastik hastal?klar?n erken d?nemlerinde g?r?len hiperkoag?labilite nedeniyle bu olgularda emboli riskinin y?ksek oldu?u bildirilmektedir. ?? y?z olguluk bir ?al??mada olgular?n %6's?nda kanser saptand??? ve kanser yerle?iminin en s?k gastrointestinal sistem oldu?u, bunu solunum ve genito?riner sistemin izledi?i belirtilmektedir (17). Bu ?al??mada 17 (%17) hastada kanser mevcuttu, ancak iki grup aras?nda g?r?lme s?kl??? a??s?ndan fark saptanmad?.
?al??mam?zda s?n?rlay?c? fakt?rler mevcuttur. Ba?l?ca k?s?tlay?c? fakt?r yanl?? tan? olarak kabul edilen ilk ba?vuru an?nda olgular?n ?o?unda bilgisayarl? toraks tomografisi, ventilasyon perf?zyon sintigrafisi veya ekokardiyografi incelemesinin mevcut olmamas?d?r. Semptomlar?n ba?lang?c?ndan progresyon g?stermesine kadar ge?en s?rede acil ba?vurusu olan hastalarda ilk ba?vurular?nda pulmoner emboli d???nda tan? alan olgular, YTAG olarak kabul edildi. Bu nedenle belki de d???k bir ihtimal de olsa ilk ba?vuru sonras?nda pulmoner embolinin geli?mesi olas?l??? kesin olarak ekarte edilememektedir. Di?er k?s?tlay?c? fakt?rler ?al??man?n retrospektif bir ?al??ma olmas?, pulmoner emboli tan?s? almadan ?len hastalar?n olma ihtimali ve YTAG'daki olgu say?s?n?n DTAG'daki olgu say?s?na k?yasla daha az say?da olmas?d?r.
G?n?m?zde PTE'de yanl?? tan? nedenlerini irdeleyen geni? kapsaml? ?al??malar mevcut de?ildir. Yanl?? tan? almay? etkileyen fakt?rler net olarak ortaya konulamam??t?r. Elde etti?imiz sonu?lar, ge? ba?vuran, risk fakt?r? olmayan, Geneva risk s?n?flamas?nda d???k risk saptanan ve kalp hastal??? olmayan hastalarda yanl?? tan? oran?n?n artabilece?ini d???nd?rmektedir. Yanl?? tan? ve sebepleri, geni? kapsaml? prospektif ?al??malar yap?larak ayd?nlat?lmas? gereken bir konu olarak g?ncelli?ini korumaktad?r.
?IKAR ?ATI?MASI
Bildirilmemi?tir.
KAYNAKLAR
- Yung GL, Fedullo PF. Pulmonary thromboembolic disease. In: Alfred P. Fishman eds. Fishman's Pulmonary Diseases and Disorders. 4th ed. Philadelphia: McGraw-Hill; 2008:1423-48.
- Echegaray AM, Alonso JL, Urbieta M, Abinzano ML, Gonzalez C, Solano M. Pulmonary thromboembolism: long-term course and clinical epidemiology. Ann Med Interna 2003;20:451-6.
- Carson JL, Kelley MA, Duff A. The clinical course of pulmonary embolism. N Engl J Med 1992;326:1240-5.
- Alonso JL, Martinez JL, Sanchez FJ, Echezarreta MA. Delay and misdiagnosis in sub-massive and non-massive acute pulmonary embolism. Eur J Intern Med 2010;21:278-82.
- Riedel M. Venous thromboembolic disease, acute pulmonary embolism: pathophysiology, clinical presentation, and diagnosis. Heart 2001;85:229-40.
- Dalen JE. Pulmonary embolism; natural history, pathophysiology, and diagnosis. Chest 2002;122:1440-56.
- Timothy RW, Todd LA. Syncope as an emergeny department presentation of pulmonary embolism. J Emerg Med 1998;16:27-31.
- Metintas M. Pulmoner tromboembolide akci?erde geli?en patofizyolojik de?i?iklikler. Metinta? M (edit?r). Pulmoner Tromboemboli. Eski?ehir: ASD Toraks yay?nlar? 2001;65-72.
- Goldhaber SZ, Hennekens CH, Evans DH. Factors associated with an antemortem diagnosis of major pulmonary embolism. Am J Med 1982;73:822-6.
- Penaloza A. Assessment of pretest probability of pulmonary embolism in the emergency department by physicians in trining using the Wells model. Thrombosis Research 2007;120:173-9.
- Wells PS, Anderson DR, Rodger M. Excluding pulmonary embolism at the bedside without diagnostic imaging: Management of patients with suspected pulmonary embolism presenting to the emergency department by using a simple clinical model and D-dimer. Ann Intern Med 2001;135:98-107.
- Tapson VF. Acute pulmonary embolism. N Engl J Med 2008;358:1037-52.
- Liang ZY, Cai SX, Tong WC, Zhao HJ. Causal analysis of initial misdiagnosis of pulmonary embolism. Nan Fang Yi Ke Da Xue Xue Bao 2009;29:509-11 (Abstract).
- Tudela P, Davant E, Monreal M, Segura A, Valencia J, Carreres A. Clinical analysis of unsuspected pulmonary thromboembolism at the emergency department. Med Clin 2000;114:292-3.
- Kukla P, Długopolski R, Krupa E, Furtak R. How often pulmonary embolism mimics acute coronary syndrome? Kardiol Pol 2011;69:235-40.
- Torres-Macho J, Mancebo-Plaza AB, Crespo-Gim?nez A, Sanz de Barros MR, Bibiano-Guill?n C, Fallos-Mart? R, et al. Clinical features of patients inappropriately undiagnosed of pulmonary embolism. Am J Emerg Med 2013;31:1646-50.
- Guintini C, Ricco GD, Marini C. Epidemiology. Chest 1995;107:3-9.
- Kokturk N, Oguzulgen IK, Demir N, Demirel K, Ekim N. Differences in clinical presentation of pulmonary embolism in older vs younger patients. Circ J 2005;69:981-6.
- Elliott CG, Goldhaber SZ, Jensen RL. Delaysin diagnosis of deep vein thrombosis and pulmonary embolism. Chest 2005;128:3372-6.
- Ozsu S, Oztuna F, Bulbul Y, Topbas M, Ozlu T, Kosucu P, Ozsu A. The role of risk factors in delayed diagnosis of pulmonary embolism. Am J Emerg Med 2011;29:26-32.
- Jia WB, Zhang CX, Xu ZM. Pulmonary embolism misdiagnosis in China: a literature review. Zhonghua Xin Xue Guan Bing Za Zhi 2006;34:277-80. (Abstract).
- Stein PD, Henry JW. Clinical characteristics of patients with acute pulmonary embolism stratified according to their presenting syndromes. Chest 1997;12:974-9.
- Manganelli D, Palla A. The clinical features of pulmonary embolism. Chest 1995;107:25-32.
- T?rk Toraks Derne?i Pulmoner Tromboembolizm Tan? Ve Tedavi Uzla?? Raporu. T?rk Toraks Dergisi 2009.
- G?k?rmak M, G?rkan ?, ?obanl? B. Pulmoner embolili 66 olgunun retrospektif de?erlendirilmesi. T?berk?loz ve Toraks 1997;45:254-61.
- Perrier A. Deep vein thrombosis and pulmonary embolism. A single disease entity with different risk factors. Chest 2000;118:1234-36.
- K?ral N, Salep?i B, ?zdo?an S. Klinik olarak y?ksek olas?l?kl? pulmoner emboli olgular?m?z?n retrospektif analizi. Solunum Hastal?klar? 2002;13:172-6.
- Bell WR, Simon TL. Current status of pulmonary thromboembolic disease: pathophysiology, diagnosis, prevention and treatment. Am Heart J 1982;103:239-62.
- Siafakas N, Vermeire P, Pride NB. Optimal asessment and management of chronic obstructive pulmonary disease, ERS Consensus report. Eur Respir J 1995;8:1398-420.
Yaz??ma Adresi (Address for Correspondence)
Dr. Eylem Sercan ?ZG?R
Mersin ?niversitesi T?p Fak?ltesi,
G???s Hastal?klar? Anabilim Dal?,
MERS?N - TURKEY
e-mail: eylemozgur@yahoo.com