REVIEW
Doi: 10.5578/tt.8196
Tuberk Toraks 2014;62(4):291-300

Bron?iyal termoplasti; ast?mda yeni tedavi se?ene?i
Zehra YA?AR1, Erdo?an ?ET?NKAYA2
1 Abant ?zzet Baysal ?niversitesi T?p Fak?ltesi, G???s Hastal?klar? Anabilim Dal?, Bolu, T?rkiye
1 Department of Chest Diseases, Faculty of Medicine, Abant Izzet Baysal University, Bolu, Turkey
2 Yedikule G???s Hastal?klar? ve G???s Cerrahisi E?itim ve Ara?t?rma Hastanesi, G???s Hastal?klar? Klini?i, ?stanbul, T?rkiye
2 Clinic of Chest Diseases, Yedikule Chest Diseases and Chest Surgery Training and Research Hospital, Istanbul, Turkey
?ZET
Bron?iyal termoplasti; ast?mda yeni tedavi se?ene?i
Bron?iyal termoplasti, maksimal medikal tedavi ile kontrol alt?na al?namayan orta ve a??r ast?ml? hastalar?n tedavisinde hava yollar?na radyofrekans enerjisi kullan?larak kontroll? ?ekilde termal enerji uygulayan ve hava yolu d?z kas k?tlesinin azalt?lmas?n? hedefleyen nonfarmakolojik tedavi se?ene?idir. ??lem bilin?li sedasyon alt?nda ayaktan, bir saatten daha k?sa s?ren ??er hafta ara ile ?? bronkoskopi seans? ?eklinde ger?ekle?tirilir. Bron?iyal termoplasti ile, orta ve a??r ast?ml? hastalarda ya?am kalitesinde d?zelme, ?iddetli alevlenmelerde, acil servis ba?vurular?nda ve i?/okul g?n? kay?plar?nda anlaml? azalmalar tespit edilmi?tir. Hasta konforu ve g?venli?i i?in dikkatli hasta y?netimi ?nemlidir. Bu derlemede, bron?iyal termoplasti hakk?nda yap?lm?? klinik ?al??malar?n, etkinli?ine dair kan?tlar?n, mevcut protokollerin ve hasta y?netiminin g?ncel bilgiler ?????nda g?zden ge?irilmesi ama?lanm??t?r.
Anahtar kelimeler: Bron?iyal termoplasti, ast?m, hasta y?netimi
SUMMARY
Bronchial thermoplasty; a new treatment modality in asthma
Bronchial thermoplasty is a non-drug treatment modality for moderate-to-severe asthma that involves the delivery of radio frequency energy to the airway wall in a precisely controlled manner to reduce excessive airway smooth muscle. Bronchial thermoplasty is performed under conscious sedation and completed in three bronchoscopy sessions, each lasting less than one hour, and each spaced apart by about three weeks. Bronchial thermoplasty has been demonstrated to reduce severe exacerbations, emergency rooms visits for respiratory symptoms, and time lost from work, school and other daily activities and improve asthma control and quality of life in patients with moderate-to-severe asthma. Adequate patient management is important for patient comfort and safety. In this review, we aim to discuss clinical studies , the evidence for the efficacy of bronchial thermoplasty, the importance of careful patient selection, patient preparation, patient management, procedure
Key words: Bronchial thermoplasty, asthma, patient management
G?R??
Ast?m nefes darl???, ?ks?r?k, h?r?lt? ve epizodik belirtilerle karakterize, solunum yollar?n?n kronik inflamatuvar bir hastal???d?r. Ast?m?n d?nyada yakla??k 300 milyon ki?iyi etkiledi?i d???n?lmektedir. Bu rakam ?lkemiz i?in yakla??k 3.5 milyon ki?idir. T?m ast?ml? hasta pop?lasyonunun %10'unu y?ksek doz inhaler steroidle birlikte ikinci bir kontrol edici ila? (uzun etkili beta-agonist, l?kotrien resept?r antagonisti veya teofilin) ve/veya ?nceki y?la g?re > %50'den fazla kullan?lan oral steroide ra?men kontrol edilemeyen hasta grubu olu?turur (1). Bu grup hastalarda acil servis ba?vurular?, hastane yat??lar?, i?-g?? kay?plar? ve tedavi maliyetleri ?ok y?ksektir ve t?m ast?m maliyetinin %50'sini kapsamaktad?r. Genellikle iki ya da daha fazla kontrol edici ila?la kontrol alt?na al?namayan hastalarda imm?nmod?lat?r aktivitesi olan biyolojik ajanlar gibi farkl? tedavi se?enekleri ?zerinde ?al??malar yap?lmaktad?r (2-4). Bu hastalarda di?er bir alternatif nonfarmakolojik tedavi ?ekli ise termal enerjiyle hava yolu d?z kas k?tlesini azaltarak direkt hava yolu d?z kaslar?n? hedefleyen bron?iyal termoplastidir (5). Bu derlemede, bron?iyal termoplasti hakk?nda yap?lm?? klinik ?al??malar?, etkinli?ine dair kan?tlar?, mevcut protokolleri ve hasta y?netimini literat?r e?li?inde sunmay? ama?lad?k.
ASTIM PATOF?ZYOLOJ?S?NDE BRON??YAL TERMOPLAST?N?N YER?
Ast?m, hava yolunun yap?sal ve inflamatuvar h?crelerinin kat?ld??? kronik inflamasyon ve bron? a??r? duyarl?l???yla karakterize bir hastal?kt?r. ?nflamasyona ek olarak hava yolu remodellingi olarak tan?mlanan yap?sal de?i?iklikler hastal???n patofizyolojisinde ?nemli bir yer tutar. Normal hava yoluyla k?yasland???nda artm?? bron? a??r? duyarl?l??? ve inflamasyonun yan? s?ra hava yolu d?z kas kontraktilitesinin de daha fazla oldu?u g?sterilmi?tir. James ve arkada?lar?n?n yapt??? ?al??mada, fatal ve nonfatal ast?m hastalar?n?n doku ?rnekleri incelendi?inde her iki ast?m grubunda d?z kas hipertrofisi mevcutken, fatal ast?m grubunda hipertrofiye hiperplazinin de e?lik etmekte oldu?u bildirilmi?tir (6). Hava yolu d?z kas k?tlesinin art??? ast?m?n a??rl???yla ili?kilendirilmektedir. Hava yolu darl??? olu?turan artm?? d?z kas k?tlesi ayn? zamanda hipersekretuvar, hiperkontraktil ve hiperproliferatif olma ile karakterli ?zel bir fenotip g?sterir. Hava yolu d?z kas h?crelerinin ekstrasel?ler matriks proteinleri ve proinflamatuvar mediyat?rlerin sentez ve sekresyonu, antijen sunumu gibi di?er fonksiyonel aktivitelerinin de oldu?u bilinmektedir (7-11). Bu ?zellikleriyle hava yolu inflamasyonunda da rol? oldu?u g?z ?n?ne al?nd???nda hava yolu d?z kas h?crelerinin kompleks ast?m patofizyolojisinde kilit rol oynad??? s?ylenebilir.
Ast?mda artm?? hava yolu d?z kas k?tlesi, hem bazal bir bronkokonstriksiyon yaratmakta hem de tetikleyicilere a??r? hassasiyet olu?turarak ve inflamasyona katk? sa?layarak g?nl?k ast?m yak?nmalar?na veya ?iddetli ast?m ataklar?na yol a?maktad?r. Ast?mda bronkodilatat?r ve antiinflamatuvar ajanlar gibi mevcut tedaviler semptomlarda rahatlama sa?lamakta fakat remodellingi olu?turan yap?sal de?i?iklikleri modifiye edememektedir. Bu nedenle selektif olarak hava yolu d?z kas k?tlesinin azalt?lmas?n? hedef alan yakla??mlar?n, obstr?ksiyonu ve hava yolu remodellingini azaltarak hastal???n kontrol?nde etkili olup, mevcut tedavilere ?st?nl?k sa?layabilece?i ?zerinde durulmu?tur. Hava yolu d?z kas proliferasyonunu ve migrasyonunu engelleme, hava yolu d?z kas apopitozunu art?rma, hava yolu d?z kas?na toksin uygulama gibi ?ok da ba?ar? sa?lanamayan imm?nolojik ve genetik yakla??mlar denenmi?tir (12).
BRON??YAL TERMOPLAST? ?ALI?MALARI
Bron?iyal termoplasti direkt olarak hava yolu d?z kaslar?n? hedefleyen ilk nonfarmakolojik tedavi se?ene?idir. Radyofrekans ablasyon tekni?i daha ?nce benign prostat hiperplazisinde, kardiyak aritmilerde ve akci?er kanserinde uygulanmaktayd? (13,14). Ast?mda di?er ?al??malara ???k tutan ilk ?al??ma k?pekler ?zerinde yap?lm??t?r (15). Radyofrekans enerjisinin 65oC ile 3 mm ?zerindeki hava yollar?na uygulanmas?yla hava yolu d?z kas k?tlesinin azalmas?n?n hayvan modeli ve akci?er kanseri tan?l? lobektomi yap?lan hastalarda g?sterilmesi ast?mda yap?lan ?al??malara ?nc?l?k etmi?tir. Radyofrekans enerjisinin hava yoluna uygulanmas?n? takiben ortaya ??kan ilk etki ?s? yaralanmas?d?r. Y?ksek ?s?n?n motor proteinleri denat?re ederek aktin-miyozin ba?lar?n? par?alad??? g?sterilmi?tir (16). D?z kas h?crelerinin fonksiyon kayb?nda apopitoz, otofaji ve nekroz g?r?lmemektedir. Doku cevab? y?ksek ?s? (60oC) uyguland?ktan birka? saniye sonra azalmakta ve tedaviden 5 dakika sonra tamamen kaybolmaktad?r (16). Uygulamadan sonra 3-6 hafta i?inde ?nce epitelden ba?lamak ?zere mukus bezleri de dahil olmak ?zere t?m h?creler yeniden yap?land?r?lmaktad?r. On ikinci haftada tan?mlanan tek histolojik farkl?l?k mevcut kas k?tlesindeki azalmad?r. Tedavi edilen alanlarda g?rsel olarak skar dokusu ya da kontrakt?r olu?umuna ait hi?bir bulgu izlenmemi?tir. Hava yolu d?z kas k?tlesinde ?? y?la kadar hi?bir artma tespit edilmemi?tir (15). Bron?iyal termoplastinin hava yolu d?z kas k?tlesini azaltma etkisine ek olarak ekstrasel?ler matrikste de?i?iklik yaparak, mukoz bezlerinin hiperplazisini azaltarak, hava yollar?nda otonomik tonusda de?i?iklik yaparak, epitelyal n?ral ve inflamatuvar h?cre fonksiyonlar?nda de?i?iklik yaparak tedaviye ek yarar sa?lad??? da vurgulanm??t?r (5,6,11,15). Ast?m patogenezinde ?nemli bile?enlerden birinin k???k hava yollar? oldu?u d???n?ld???nde bron?iyal termoplastinin 3 mm ?zerindeki lober ve segmental bron?lara uygulanmas?yla klinik iyile?me sa?lanmas? patogenezin ne kadar karma??k oldu?unu ve proksimal hava yollar?n?n da patogeneze kat?ld???n? g?stermektedir. Jesudason ve arkada?lar? hava yolu d?z kas kontraktilitesinin proksimal hava yollar?nda bulunan bir pacemaker taraf?ndan d?zenlendi?ini ve bron?iyal termoplastinin bu merkezde ablasyon yaparak distal hava yollar?nda etkili oldu?unu ?ne s?rm??lerse de b?y?k hava yollar? inflamasyonu komponentinin ?n planda oldu?u ast?m fenotiplerinde daha etkili oluyor olabilece?i de g?z ?n?nde tutulmal?d?r (17).
Hayvan ?al??malar?ndan sonra, ilk ?al??may? Miller ve arkada?lar? ast?m olmayan lobektomi yap?lmas? planlanan hastalar ?zerinde yapm??lard?r. Bu ?al??mada, bron?iyal termoplasti sonras? rezeke edilen akci?er alan?nda kas k?tlesinin klinik olarak belirgin yan etki izlenmeden %50 azalmas?n?n g?sterilmesi ast?ml? hastalarda yap?lacak klinik ?al??malar i?in yol g?sterici olmu?tur (18). ?lk pilot ?al??ma hafif-orta ast?ml? hastalarda yap?lm?? ve bron?iyal termoplastinin erken ve ge? d?nemde g?venli oldu?unu, sabah/ak?am PEF de?erlerinde, semptomsuz g?n say?s?nda ve bron? hiperreaktivitesinde d?zelme sa?lad???n? g?stermi?tir. FEV1 de?erinde anlaml? d?zelme saptanmazken, be? y?la kadar s?ren uzun d?nem takiplerinde hi?bir komplikasyona rastlanmam??t?r (19). Bron?iyal termoplastiyle ilgili esas veriler bundan sonra yap?lan ?? randomize kontroll? ?al??mayla elde edilmi?tir (20-22). ?lk randomize kontroll? ?al??ma (AIR), orta-a??r ast?ml? hastalarda yap?lm??t?r. ?al??maya ?KS ile birlikte uzun etkili beta-2 agonist kullanan ve tedavi kesilmesiyle ast?m kontrol? bozulan hastalar al?nm??t?r. Bir y?ll?k izlem sonunda hafif ataklar 3. ve 12. ayda bron?iyal termoplasti alan grupta anlaml? olarak azalm??t?r. Bron?iyal termoplasti yap?lan grupta sabah PEF de?eri, semptomsuz g?nler, kurtar?c? ila? kullan?m?, ast?m ya?am kalitesi ve ast?m kontrol anketlerinde anlaml? d?zelme izlenmi? fakat FEV1 ve metakolin bron? hiperrreaktivitesinde de?i?iklik saptanmam??t?r (21). ?kinci ?al??ma (RISA), a??r ast?ml? hastalarda bron?iyal termoplastinin g?venlik ve etkinli?ini de?erlendirmi?, ast?m ya?am kalitesi ve ast?m kontrol anketlerinde, kurtar?c? ila? kullan?m?nda ve pre-bronkodilat?r FEV1 de?erinde anlaml? d?zelmeler bildirilmi?tir. Ancak bu ?al??mada sabah/ak?am PEF de?erleri, semptomsuz g?nler, semptom skorlar?, bron? hiperreaktivitesi ve post-bronkodilat?r FEV1'in de?i?medi?i g?zlenmi?tir (22). Son randomize kontroll? ?al??ma, ilk plasebo kontroll? ?al??ma olup ?ok merkezli olarak yap?lm?? ve 288 hasta al?nm??t?r. Bron?iyal termoplasti yap?lan hastalar?n %79?unda, plasebo grubunun ise %64??nde ast?m ya?am kalitesi skorlar?nda anlaml? d?zelmeler bildirilmi?tir. Plasebo alanlarda da ya?am kalitesinde d?zelmelerin olmas? tedavinin g?zetimli olmas?na ve bron?iyal termoplastinin plasebo etkisine ba?lanm??t?r. Tedavi sonras? bir y?ll?k izlemde ise a??r atak, ast?m nedenli acil ba?vurular? ve hastaneye yat??lar bron?iyal termoplasti grubunda plaseboya g?re anlaml? olarak daha az g?r?lm??t?r. Ast?m hastalar?nda hava yolu d?z kas k?tlesinin azalt?lmas?yla bir y?l sonunda ast?m ataklar?nda %32 azalma, solunum ?ikayetleriyle acil ba?vurular?nda %84, hastane yat??lar?nda %73, ast?ma ba?l? i?/okul/di?er g?nl?k aktivitelerden uzak kal?nan g?n say?s?nda %66 azalma ve ya?am kalitesinde artma saptanm??t?r (20). Bu ?? ?al??mada da, bron?iyal termoplasti yap?lan hastalarda erken d?nemlerinde hastaneye yat?? gerektirebilen solunumsal sorunlar olmu? ancak bir y?ll?k izlemde g?venlik verileri a??s?ndan fark g?r?lmemi?tir. Ayr?ca, RISA ve AIR2 ?al??mas?nda be? y?ll?k izlemlerinde g?venlik ve etkinli?in s?rd??? bildirilmi?tir ancak FEV1 ve hava yolu hiperreaktivitesinde anlaml? d?zelme g?r?lmemi?tir (20,22).
BRON??YAL TERMOPLAST? PROTOKOL?
Hasta Se?imi
Bron?iyal termoplasti karar? al?nmadan ?nce hasta uzmanla?m?? bir ast?m klini?inde mutlaka de?erlendirilmelidir. Sistematik bir de?erlendirmeyle ast?m tan?s?, tedavi uyumsuzlu?u, ek hastal?klar?n yetersiz tedavisi gibi nedenler mutlaka g?zden ge?irilmelidir. Uygun dozda ve yeterli tedavi almas?na ra?men kontrol alt?na al?namayan ast?m? olan hastalarda bron?iyal termoplasti potansiyel bir tedavi se?ene?idir. Hasta se?imi yap?l?rken unutulmamal?d?r ki bu i?lem i?in g?venlik ve etkinlik bilgileri sadece yap?lm?? ?nemli klinik ?al??malara kat?l?m kriterlerini kar??layan hastalar i?in kullan?labilir. Yap?lm?? olan ?al??malardaki bron?iyal termoplasti i?in uygunluk kriterleri Tablo 1'de g?sterilmi?tir. Bu kriterler d???nda kalan ast?ml? hastalarda g?venilirli?i hakk?nda s?n?rl? bilgi oldu?undan bu hastalar?n tedavisinde dikkatli olunmal?d?r. RISA ?al??mas?nda daha ?iddetli ast?m hastalar?nda bron?iyal termoplasti g?venle kullan?lmas?na ra?men bu ?al??madaki hasta say?s? azd?r (n= 15) (22). T?m bunlar g?z ?n?ne al?nd???nda hastan?n bron?iyal termoplasti i?in uygun olup olmad??? ara?t?r?l?rken detayl? ?yk?s? al?nmal?, dikkatli bir fizik muayene yap?lmal?d?r. Bron?iyal termoplastinin yararl? etkileri ve riskleri hastayla detayl?ca payla??lmal? mutlaka yaz?l? hasta onam? al?nmal?d?r.
Bron?iyal termoplasti mutlaka bronkoskopi i?in uygun, donan?ml? ve acil m?dahale yap?labilecek ?nitelerde yap?lmal?d?r. Bron?iyal termoplasti yapan hekimler bronkoskopi konusunda deneyimli olmal?d?r. Bu i?lem i?in deneyimin art?r?lmas? amac?yla hekimlere de?i?ik metodlarla e?itimin verilmesi de gereklidir.
Ekipman
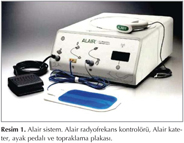
Alair bron?iyal termoplasti sistemi (Boston Scientific, Natick, ABD MA) bir Alair radyofrekans kontrol?r?, geni?letilebilir bir elektrotu olan bir Alair kateteri, hasta geri d?n?? elektrotu ve uygun fleksibl bir bronkoskoptan olu?ur (Resim 1,2).
Alair kontrol?r? radyofrekans enerjisi ?reten bir jenerat?r ve doku hasar? olmadan etkili tedavi i?in solunum yollar?na uygulanan, do?ru enerji yo?unlu?unu ve s?resini ayarlayan ek ?geler i?erir. Alair kontrol?r?, Alair kateteri yoluyla zaman ayarl? radyofrekans enerjisinin verilmesini tetikleyen bir ayak pedal?yla aktive edilir.
Alair kateteri sabit bir elektrik kablosuyla denetleyiciye ba?l? tek kullan?ml?k uzun fleksibl bir kateterdir. Kateterin distal ucunda kademeli olarak geni?leyen ve kontrol koluyla geri al?nabilen bir basket elektrot b?l?m? vard?r. Kateterde tedavide endobron?iyal yerle?imi kolayla?t?rmak i?in 5 mm aral?klarla i?aretler bulunmaktad?r. Basket elektrot hava yolu duvarlar?yla temas etmek i?in geni?letilir, sonras?nda radyofrekans enerjisi vermek i?in aktive edilir. Elektrik enerjisi dokuya elektrottan transfer edilirken, rezistans elektrik enerjisini ?s? enerjisine d?n??t?r?r. Alair kontrol?r? ayn? zamanda t?m sistemin uygunlu?unu kontrol eder. Enerji sadece aksesuarlar d?zg?n ba?land???nda ve basket elektrot hava yolu duvar?yla uygun temas etti?indeyse aktive olur. Basket elektrot uygun olarak hava yollar?na temas etmiyorsa ?n panel, basket elektrotu yeniden konumland?rmak i?in bronkoskopisti uyar?r. Bunun i?in i?lem boyunca basket elektrotun bronkoskopik g?r?? alan?nda olmas?na dikkat edilmelidir. Tedavi 4.9-5.3 mm'lik d?? ?ap? ve en az 2 mm'lik ?al??ma kanal? olan radyofrekans uyumlu fleksibl bronkoskop gerektirir. Daha geni? bronkoskoplar esnekli?inin azl??? ve daha k???k ?apl? distal hava yollar?na ula?amamas? nedeniyle i?leme uygun de?ildir.
Hastan?n Haz?rlanmas? ve Premedikasyon
??lem sonras? hava yollar?nda olu?acak inflamasyonu en aza indirmek i?in, hastalara i?lem ?ncesi bir g?n, i?lem g?n? ve bir g?n sonra olmak ?zere toplam ?? g?n 50 mg/g?n doza e?de?er profilaktik prednizon verilmesi ?nerilmektedir. Bunun yan?nda i?lem ?ncesi ?? g?n, i?lem g?n? ve sonraki g?n olmak ?zere be? g?n tedavi vermek de bir ba?ka tedavi yakla??m?d?r. ??lem g?n?nde, hastan?n i?lem ?ncesi ve sonras? stabilitesini de?erlendirmek i?in postbronkodilat?r FEV1'i de?erlendirilir. ??lem ?ncesi FEV1 de?eri hastan?n stabil d?nemdeki son de?erinin ≥ %85 olmal?d?r. Di?er bronkoskopi prosed?rleri gibi daha ?nce almakta oldu?u antikoag?lan, antiagregan, aspirin ve nonsteroid antiinflamatuvar ila?lar mutlaka de?erlendirilmelidir. Tablo 2'de belirtilen herhangi bir durum tespit edildi?inde bronkoskopi ertelenmelidir.
Hastan?n kayg?s?n? hafifletmek i?in bronkoskopik i?lem s?ras?nda ve sonras?nda bronkoskopi ve i?lemler konusunda hasta bilgilendirilmelidir. Hastan?n aspirasyon riskini azaltmak i?in gece yar?s?ndan sonra a??zdan al?m?n kesildi?inden emin olunmal?d?r. Damar yolu (IV), oral veya nazal kan?l arac?l???yla oksijen deste?i ve bilin?li sedasyon i?in uygun monit?rizasyon i?lem i?in ?artt?r. B?yle bir izleme, s?rekli elektrokardiyak izlem, s?rekli pulse oksimetre ve noninvaziv kan bas?nc? izlemi e?lik etmelidir. Bu haz?rl?klardan sonra premedikasyon yap?lmal?d?r. Hasta prosed?r g?n?nde ?ng?r?len prednizonu almam?? ise, premedikasyona IV metilprednizolon veya e?de?eri mutlaka eklenmelidir. Salbutamol nebul bronkoskopi ?ncesi bronkodilatasyon sa?lamak i?in uygulanabilir. Bron?iyal termoplastide bronkoskopik g?r?nt?n?n kalitesinin artmas? i?in hava yollar?nda sekresyonlar?n azalt?lmas? yararl? olabilir. Albuterol, glikopirolat gibi antisalivasyon sa?layan ila?lar i?lemden ?nce 30 dakika i?inde tatbik edilebilir. Glikopirolata alternatif olarak, atropin kullan?labilir. Kronotropik riskleri de kullan?m?nda dikkate al?nmal?d?r. Glikopirolat olumsuz santral sinir sistemi etkileri ve ta?iaritmi e?ilimlerinin daha az olmas?yla atropine tercih edilir. Ayr?ca, hasta oksijen deste?iyle monit?rize edildikten sonra hekim hava yollar?n?n topikal anestezisi i?in haz?rl?k yap?l?rken hastay? rahatlatmak i?in anksiyolitik (?rn midazolam) verebilir. Bronkoskopi nazal ya da oral -tercihan bulant? refleksi ve sekresyonlar?n daha az olmas? sebebiyle nazal yol- tercih edilir. Nazal pasaj?n kolayla?mas? i?in topikal anestezik olarak %1'lik 5 mL lidokain jel uygulanabilir. %1'lik lidokain bron? a?ac?n?n topikal lokal anestezisi i?in uygun bir ajand?r.
Epistaksis olabilece?i ?ng?r?l?yorsa, fenilefrin veya oksimetazolin sprey veya topikal kokain kullan?labilir. Hastan?n ???rme refleksini azaltmak i?in hipofarinksin anestezisinde 5 mL %2'lik lidokain gargara ya da aerosol ?eklinde verilebilir. Vokal kord seviyesinde %1 lidokain 2 mL b?l?nm?? dozlarda hastan?n ?ks?r???n? azaltmak i?in kullan?labilir. Hava yoluna ge?ilince bron?iyal a?a? boyunca %1 lidokain 2 mL b?l?nm?? dozlar halinde verilir. Topikal uygulamada transbron?iyal mukozadan h?zla absorbe edildi?i i?in anestezi i?in al???lm?? toplam 600 mg veya 8.2 mg/ kg dozu a??lmamal?d?r. Yan etkiler santral sinir sistemi stim?lasyonuna ba?l?d?r. Ba? d?nmesi, huzursuzluk, kulak ??nlamas? konv?lziyon g?r?lebilir, masif intoksikasyonunda ise hipotansiyon, bradikardi ve kardiyak arrest geli?ebilir.
Bron?iyal termoplasti i?in bilin?li sedasyon uygulanabilir. Bunun i?in midazolam ve fentanil ?nerilmektedir. Midazolam k?sa yar?-?mr?ne sahip bir benzodiazepindir ve kolay titre edilir. Genellikle ilk olarak, 1-2 mg y?kleme dozu ard?ndan gerekti?inde 0.5-1 mg artan dozlarda tedricen verilebilir. Maksimum 1-3 dakika i?inde etki ba?lar yakla??k 2 saat s?rer. Midazolam antegrad amnezi, anksiyoliz yapar ayn? zamanda antikonv?lsan etkiye de sahiptir. Ama? spontan solunum devam ederken hastan?n anksiyetesini gidermek ve konforlu i?lem yapabilmektedir. Bron?iyal termoplasti s?ras?nda midazolam i?in doz aral??? 2-10 mg (IV)'d?r.
Fentanil de g??l? analjezik ve antit?ssif ?zelli?i oldu?u i?in bron?iyal termoplastide etkili bir sedatif ajan olarak kullan?labilir. Y?kleme dozu olarak 50-100 mg (IV) ile ba?lan?r, gerekti?inde 25-50 mg (IV) olarak dozu tedricen art?r?l?r. Etki 2-4 dakikada ba?lar ve 10-15 dakikada tepe etkisine ula??r, 30 ila 60 dakika aras?nda de?i?en s?relerde devam eder. Bron?iyal termoplasti s?ras?nda fentanil i?in doz aral??? 50-300 mg (IV)'d?r.
Benzodiazepin ve fentanil birlikte kullan?ld???nda y?ksek dozlarda solunum depresyonu ve hipotansiyon gibi yan etkileri art?rd??? i?in dikkatli olmak gerekir. Bunun yan?nda, daha d???k a?r? kesici/analjezik dozlar?yla daha etkili bir titrasyon yap?labilir. Fentanil ve midazolam birlikte kullan?ld??? zaman d???k dozlarda sedasyon sa?lan?rken yan etkilerden de ka??n?lan etkili sedasyon sa?lanabilir. Daha kolay doz titrasyonu yap?l?r ve h?zl? etki ba?lang?c? sa?lan?r. ??lemin di?er bronkoskopik i?lemlere g?re uzun s?rd??? d???n?ld???nde i?lem esnas?nda da ek sedasyon dozuna ihtiya? olabilece?i g?z ?n?nde tutulmal?d?r. Her iki ajan i?in etkilerini antagonize edecek antogonistlerinin (nalokson ve flumazenil) olmas? ek bir avantajd?r.
Antiemetikler profilaktik olarak ?zellikle opioid kullanan hastalarda orta derecede sedasyon alt?nda bron?iyal termoplasti yaparken kullan?labilir. ?zellikle fentanil gibi ajanlar i?lem sonras? hasta konforunu bozan ve ge? d?zelen bulant?lara neden olabilir. Postoperatif bulant? ?yk?s? olan hastalarda ?zellikle profilaktik antiemetik kullan?m? ?nerilir. Antiemetik eklenmesi hastalar?n konforunu art?r?r ve bulant?y? minimalize ederek yap?lacak i?leme tolerans? art?r?r.
BRONKOSKOP?K PROSED?R
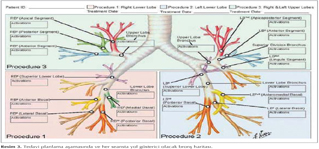
Bron?iyal termoplasti bilin?li sedasyon alt?nda ayaktan fleksibl bronkoskopiyle yap?l?r. Ancak, prosed?r bir?ok giri?imsel bronkoskopi teknikleri ve rutin bronkoskopiyle k?yasland???nda daha uzun s?rer ve teknik a??dan daha zordur (23,24). Hava yollar? ?ap?nda ani de?i?ikliklerin oldu?u ast?ml? hastalara teknik olarak zor olan bu i?lemi uygulayacak ekibin hem bronkoskopi hem de ast?m konusunda deneyim sahibi olmas? gereklidir. Bron?iyal termoplasti yapacak bronkoskopist ve kateter operat?r?n?n uyumlu ?al??mas? ?nemlidir. ??lem ?ncesi birlikte yap?lacak manevralar i?in pratik yap?lmal?d?r. Bron?iyal termoplasti sa? orta lob hari? distalden proksimale do?ru ?ap? 3 ve 10 mm aras?ndaki t?m ula??labilir bron?lara, bronkoskopik g?r?nt?leme e?li?inde yap?l?r. Sistematik olarak i?lemin yap?laca?? hava yollar? belirlenerek, hava yolu boyunca distalden proksimale ard???k olarak ve s?ras?yla i?lem uygulan?r. ??lem bir saatten daha k?sa s?ren ??er hafta arayla ?? bronkoskopi seans? ?eklinde ger?ekle?tirilir. ??lemin bu ?ekilde dizayn edilmesinin sebebi tek seansta yap?l?nca ortaya ??kabilecek ast?m alevlenme ve dif?z hava yolu ?demi riskini azaltmakt?r. ?lk seansta sa? alt lob, 2. seansta sol alt lob ve 3. seansta her iki ?st loba bron?iyal termoplasti uygulan?r (5). Uzun ve g?receli olarak dar olan sa? orta lob bron?unda olu?abilecek stenozun orta lob sendromuna neden olabilece?i ?ekincesiyle sa? orta loba bron?iyal termoplasti yap?lmaz. ?lk seans hastan?n bron? a?ac?n? haritaland?rmak ve tedavi planlamak a??s?ndan ?nemlidir. Anatomik varyasyonlar, bron? a?ac?ndaki kartilajen?z kabar?kl?klar, pigmentasyonlar ve vask?larizasyonlar mutlaka not edilmelidir. Bron?iyal termoplasti ba?ar?s? tedavi planlanmas?n?n titizlikle yap?lmas?na ba?l?d?r. Rastgele yap?lm?? bron?iyal termoplasti i?leminde baz? hava yollar? birden fazla i?leme tabi tutulurken baz?lar? atlanm??, bron?iyal termoplasti uygulanmam?? olabilir. Bunun i?in tedavi planlama a?amas?nda ve her seansta yol g?sterici olacak bron? haritas?n?n takip edilmesi b?y?k ?nem ta??maktad?r (Resim 3). Bronkoskopist distalden proksimale ya da g?r?? alan?nda sa?dan sola do?ru ilerledi?i sistematik bir yakla??m olu?turmal?d?r.
Tedavi planlanmas?ndan sonra bronkoskop tedavi edilecek olan hava yolunun distaline yerle?tirilir, Alair kateteri g?rsel olarak ?al??ma kanal?ndan yerle?tirilir ve ilerletilir. D?rt elektrotlu basket hava yolu duvar?yla tam temas edecek ?ekilde geni?letilir ve ayak pedal?na 10 saniye radyofrekans enerjisi vermek i?in bas?l?r. Elektrot temas? yetersiz ise sistem alarm verir ve tedavi durdurulur. Elektrotlar?n hava yollar?na uygun temas? mutlaka bronkoskopik olarak g?r?lerek teyit edilmelidir (Resim 4). Basket elektrot geni?letilirken kontrol kolu distal hava yollar?na hasar vermeyecek ?ekilde nazik?e s?k?l?r ve hava yollar?na temas ettirilir. Kateter aktivasyonu bittikten sonra kol gev?etilir, elektrotlar kapanarak hava yollar?ndan ayr?l?r ve kateter 5 mm proksimale ?ekilir. T?m seans boyunca i?lem tekrarlan?r. Bron?iyal termoplasti yap?lan bron?lar mutlaka hava yolu haritas?nda i?aretlenir. ??lem s?ras?nda hava yollar?nda mukus birikebilir ve bronkoskopun g?r?? alan? bozulabilir. G?r?? alan? bozuldu?unda elektrot kapat?l?r kateter d??ar? al?n?r ve bu alandan y?kama ve aspirasyon i?lemi yap?l?r. Elektrotun ucu da steril salinle silinir. Gerekli g?r?l?rse topikal anastezi verilerek i?leme devam edilir. ??lem s?ras?nda ?nemsiz, kendini s?n?rlayan kanamalar da g?r?lebilir. Deneyimli bir ekiple i?lem yakla??k 45 dakika s?rer.
?kinci ve ???nc? seanslara ba?lamadan ?nce tedavi edilmi? b?l?mler bronkoskopiyle g?r?nt?lenmeli, mukus t?kac?, infeksiyon a??s?ndan de?erlendirilmeli ve iyile?me oldu?undan emin olunduktan sonra tedaviye ba?lanmal?d?r. ?yile?menin olmad??? g?zlenirse seans ertelenmelidir. Seans?n ertelenmesi gereken durumlar Tablo 2'de belirtilmektedir.
??LEM SONRASI HASTA TAK?B?
??lem sonras? hasta dikkatle takip edilmelidir. Hasta stabil duruma geldi?inde yani yeterli akci?er fonksiyonlar?, mental durumu ve oral al?m? ba?lad???nda taburculu?u planlanmal?d?r. Hastane yat??? gerektirecek durumlar nadiren geli?ir. ??lem sonras? takip edilmesi gereken parametreler; ???rme refleksi, vital bulgular, solunum sesleri ve FEV1 de?eridir. ??lem sonras? takip ?nerileri Tablo 3'te detayl?ca anlat?lmaktad?r.
Her bronkoskopik i?lemde olabilece?i gibi, bron?iyal termoplasti sonras? d?nemde nefes darl???, h?r?lt?, ?ks?r?k, g???ste rahats?zl?k hissi, gece uyanma ve produktif ?ks?r?k gibi semptomlarda art?? olabilir (5-7). Bu belirtiler genellikle bronkoskopinin yap?ld??? bir hafta i?inde izlenir ve tedaviyle yedi g?nde ?o?unlukla d?zelir (7). Bu y?zden, hastan?n bronkoskopi sonras? 24 saat, 48 saat ve 7. g?nde de?erlendirilmesi ?artt?r. Ayn? zamanda ast?m hastalar?nda bronkoskopi ve bron?iyal termoplastiye yan?t olarak a??r? mukus ?retimi g?r?lebilir. Genellikle ?ks?r?kle mukusun temizlenmesi beklenir fakat mukus t?kac? ??phesi varsa g???s grafisi istenmelidir. Tan? kesinle?irse fizyoterapi ve/veya terap?tik bronkoskopi yap?labilir. Di?er s?k g?r?nen yan etkileri ?st solunum yolu infeksiyonu, ba? a?r?s? ve dispepsidir. Bildirilmi? infeksiyon nadir olmakla birlikte bron? epitelinde hasar oldu?unu varsayarak antibiyotik ?neren baz? yakla??mlar da mevcuttur.
SONU?
Bron?iyal termoplasti, orta ve a??r ast?ml? hastalar i?in hava yolu duvar?na radyofrekans enerjisi kullan?larak kontroll? ?ekilde termal enerji uygulayan nonfarmokolojik tedavi se?ene?idir. Preklinik ?al??malarda hava yollar?ndaki d?z kas k?tlesini azaltt???, metakoline hava yolu cevab?nda uzun s?reli azalma yapt??? g?sterilmi?tir. Randomize kontroll? klinik ?al??malarda bron?iyal termoplasti yap?lan orta ve a??r ast?ml? hastalarda ya?am kalitesinde d?zelme, ?iddetli alevlenme ve acil ba?vurular?nda ?nemli azalmalar tespit edilmi?tir. Ast?m semptomlar?nda k?sa s?reli ge?ici k?t?le?me tespit edilmi? olsa da be? y?la kadar s?ren uzun d?nem takipleri klinik ?zellikler, spirometre ve bilgisayarl? tomografi baz al?narak incelendi?inde ge? d?nem hi?bir komplikasyona rastlanmam??t?r. ??lem bronkoskopik giri?imsel deneyim ve sistematik yakla??m gerektirir. Uygun hasta se?imi, i?lem boyunca dikkatli yakla??m, i?lem sonras? yak?n hasta takibi bron?iyal termoplastinin g?venle uygulanmas?n? ve iyi sonu?lar al?nmas?n? sa?layacakt?r.
Sonu? olarak, bron?iyal termoplasti medikal tedaviyle kontrol alt?na al?namayan orta ve a??r ast?ml? hastalar?n tedavisinde umut verici bir tedavi yakla??m?d?r.
?IKAR ?ATI?MASI
Bildirilmemi?tir.
KAYNAKLAR
- Chung KF, Wenzel SE, Brozek JL, Bush A, Castro M, Sterk PJ, et al. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Eur Respir J 2014;43:343-73. PubMed PMID: 24337046. Epub 2013/12/18. eng.
- Holgate ST, Chuchalin AG, Hebert J, Lotvall J, Persson GB, Chung KF, et al. Efficacy and safety of a recombinant anti-immunoglobulin E antibody (omalizumab) in severe allergic asthma. Clinical and experimental allergy: journal of the British Society for Allergy and Clinical Immunology. 2004;34:632-8. PubMed PMID: 15080818. Epub 2004/04/15. eng.
- Nair P, Pizzichini MM, Kjarsgaard M, Inman MD, Efthimiadis A, Pizzichini E, et al. Mepolizumab for prednisone-dependent asthma with sputum eosinophilia. New England J Med 2009;360:985-93. PubMed PMID: 19264687. Epub 2009/03/07. eng.
- Wenzel SE, Barnes PJ, Bleecker ER, Bousquet J, Busse W, Dahlen SE, et al. A randomized, double-blind, placebo-controlled study of tumor necrosis factor-alpha blockade in severe persistent asthma. Am J Respir Crit Care Med 2009;179:549-58. PubMed PMID: 19136369. Epub 2009/01/13. eng.
- Thomson NC, Bicknell S, Chaudhuri R. Bronchial thermoplasty for severe asthma. Curr Opin Allergy Clin Immunol 2012;12:241-8. PubMed PMID: 22475996. Epub 2012/04/06. eng.
- James AL, Elliot JG, Jones RL, Carroll ML, Mauad T, Bai TR, et al. Airway smooth muscle hypertrophy and hyperplasia in asthma. Am J Respir Crit Care Med 2012;185(10):1058-64. PubMed PMID: 22403800. Epub 2012/03/10. eng.
- Gounni AS, Wellemans V, Yang J, Bellesort F, Kassiri K, Gangloff S, et al. Human airway smooth muscle cells express the high affinity receptor for IgE (Fc epsilon RI): a critical role of Fc epsilon RI in human airway smooth muscle cell function. J Immunol (Baltimore, Md : 1950) 2005;175(4):2613-21. PubMed PMID: 16081836. Epub 2005/08/06. eng.
- Hakonarson H, Carter C, Kim C, Grunstein MM. Altered expression and action of the low-affinity IgE receptor FcepsilonRII (CD23) in asthmatic airway smooth muscle. J Allergy Clin Immunol 1999;104(3 Pt 1):575-84. PubMed PMID: 10482830. Epub 1999/09/14. eng.
- Howarth PH, Knox AJ, Amrani Y, Tliba O, Panettieri RA, Jr., Johnson M. Synthetic responses in airway smooth muscle. J Allergy Clin Immunol 2004;114(2 Suppl):S32-50. PubMed PMID: 15309017. Epub 2004/08/17. eng.
- Johnson SR, Knox AJ. Synthetic functions of airway smooth muscle in asthma. Trends Pharmacological Sciences 1997;18:288-92. PubMed PMID: 9277132. Epub 1997/08/01. eng.
- Sukkar MB, Stanley AJ, Blake AE, Hodgkin PD, Johnson PR, Armour CL, et al. 'Proliferative' and 'synthetic' airway smooth muscle cells are overlapping populations. Immunol Cell Biology 2004;82:471-8. PubMed PMID: 15479432. Epub 2004/10/14. eng.
- Janssen LJ. Asthma therapy: how far have we come, why did we fail and where should we go next? Eur Respir J 2009;33:11-20. PubMed PMID: 19118224. Epub 2009/01/02. eng.
- Ambrogi MC, Fanucchi O, Lencioni R, Cioni R, Mussi A. Pulmonary radiofrequency ablation in a single lung patient. Thorax 2006;61:828-9. PubMed PMID: 16936239. Pubmed Central PMCID: Pmc2117088. Epub 2006/08/29. eng.
- Benussi S, Cini R, Gaynor SL, Alfieri O, Calafiore AM. Bipolar radiofrequency maze procedure through a transseptal approach.? Annals Thoracic Surgery 2010;90:1025-7. PubMed PMID: 20732547. Epub 2010/08/25. eng.
- Danek CJ, Lombard CM, Dungworth DL, Cox PG, Miller JD, Biggs MJ, et al. Reduction in airway hyperresponsiveness to methacholine by the application of RF energy in dogs. J Applied Physiology (Bethesda, Md : 1985). 2004;97:1946-53. PubMed PMID: 15258133. Epub 2004/07/20. eng.
- Dyrda P, Tazzeo T, DoHarris L, Nilius B, Roman HN, Lauzon AM, et al. Acute response of airway muscle to extreme temperature includes disruption of actin-myosin interaction. Am Respiratory Cell and Molecular Biology 2011;44:213-21. PubMed PMID: 20395634. Epub 2010/04/17. eng.
- Jesudason EC. Airway smooth muscle: an architect of the lung? Thorax 2009;64:541-5. PubMed PMID: 19478122. Epub 2009/05/30 eng.
- Miller JD, Cox G, Vincic L, Lombard CM, Loomas BE, Danek CJ. A prospective feasibility study of bronchial thermoplasty in the human airway. Chest 2005;127:1999-2006. PubMed PMID: 15947312. Epub 2005/06/11. eng.
- Cox G, Miller JD, McWilliams A, Fitzgerald JM, Lam S. Bronchial thermoplasty for asthma. American J Respir Crit Care Med 2006;173:965-9. PubMed PMID: 16456145. Epub 2006/02/04. eng.
- Castro M, Rubin AS, Laviolette M, Fiterman J, De Andrade Lima M, Shah PL, et al. Effectiveness and safety of bronchial thermoplasty in the treatment of severe asthma: a multicenter, randomized, double-blind, sham-controlled clinical trial. Am J Respir Crit Care Med 2010;181:116-24. PubMed PMID: 19815809. Pubmed Central PMCID: Pmc3269231. Epub 2009/10/10. eng.
- Cox G, Thomson NC, Rubin AS, Niven RM, Corris PA, Siersted HC, et al. Asthma control during the year after bronchial thermoplasty. New England J Med 2007;356:1327-37. PubMed PMID: 17392302. Epub 2007/03/30. eng.
- Pavord ID, Cox G, Thomson NC, Rubin AS, Corris PA, Niven RM, et al. Safety and efficacy of bronchial thermoplasty in symptomatic, severe asthma. Am J Respir Crit Care Med 2007;176:1185-91. PubMed PMID: 17901415. Epub 2007/09/29. eng.
- Duhamel DR, Hales JB. Bronchial thermoplasty: a novel therapeutic approach to severe asthma. Journal of visualized experiments: JoVE 2010 (45). PubMed PMID: 21189463. Pubmed Central PMCID: PMC3159594. Epub 2010/12/30. eng.
- Mayse ML, Laviolette M, Rubin AS, Lampron N, Simoff M, Duhamel D, et al. Clinical pearls for bronchial thermoplasty. J Bronchol 2007;14:115-23.
- Boston Scientific. Alair Bronchial Thermoplasty System.www.btforasthma.com Date last accessed: November 26, 2013.
Yaz??ma Adresi (Address for Correspondence)
Dr. Zehra YA?AR
Abant ?zzet Baysal ?niversitesi T?p Fak?ltesi,?
G???s Hastal?klar? Anabilim Dal?,
G?lk?y, BOLU - TURKEY
e-mail: zehraasuk@hotmail.com